Gestione intestinale
La gestione dell’intestino è un problema per molte persone. I problemi intestinali vanno dalla stitichezza (le feci sono troppo secche) alla diarrea (le feci contengono troppa acqua) e qualsiasi consistenza intermedia. Molte persone hanno dei problemi intestinali temporanei, a causa di una malattia temporanea come l’influenza o un “mal di stomaco”, che si risolvono in un breve lasso di tempo.
L’intestino neurologico si verifica con problemi di salute dovuti a malattie croniche o traumi come lesioni del midollo spinale, ictus, lesioni cerebrali, morbo di Parkinson, mielomeningocele, sclerosi laterale amiotrofica, sclerosi multipla, lesioni del nervo sacrale, diabete mellito o altre malattie neurologiche. Raramente, le donne potrebbero soffrire di problemi intestinali neurologici dopo il parto. Alcuni individui, come ad esempio le persone affette da sclerosi multipla o diabete, hanno problemi intestinali che comportano la difficoltà a trattenere le feci, ma, con il progredire della malattia, questi potrebbero evolversi in un intestino neurologico. Le persone con una diagnosi di intestino neurologico possono avere contemporaneamente anche altre complicazioni e malattie intestinali come stitichezza, colite o sindrome dell’intestino irritabile, tra molte altre.
Il processo digestivo
La gestione dell’intestino inizia con il processo digestivo. L’intestino è una parte dell’intero sistema gastrointestinale (GI). Perciò, le modifiche o gli aggiustamenti a qualsiasi parte del sistema influenzano la funzione intestinale. Quando si prende in considerazione una gestione efficace dell’intestino, è necessario esaminare l’intero sistema digestivo.
La digestione inizia con l’odore e la vista del cibo, che preparano il corpo all’assunzione. Il sistema gastrointestinale inizia dalla bocca, dove il cibo e i liquidi entrano nel corpo. La porta di ingresso del processo digestivo è la bocca. La saliva e la masticazione iniziano questo processo disgregando il cibo. Le secrezioni di saliva aggiunte al cibo e ai liquidi scompongono ulteriormente le sostanze nutritive per la digestione. Il cibo e i liquidi vengono quindi ingeriti e viaggiano nell’esofago che è composto da un materiale muscolare e fibroso che utilizza la peristalsi (contrazioni muscolari) per spostare il cibo nello stomaco. L’esofago in genere spinge il cibo in un senso dalla bocca allo stomaco, ma può invertire tale direzione quando si vomita o con un reflusso gastrico (bruciore di stomaco). Il cibo e i liquidi attraversano solamente l’esofago. Non vengono tenuti lì.
Nello stomaco, il cibo e i liquidi vengono immagazzinati temporaneamente per la fase successiva della digestione. C’è uno sfintere tra l’estremità dell’esofago e la parte superiore dello stomaco, chiamato sfintere esofageo, che si chiude per impedire al cibo di tornare nell’esofago. Uno sfintere all’estremità inferiore dello stomaco è lo sfintere pilorico che permette di trattenere temporaneamente il cibo e i liquidi nello stomaco.
Quando il cibo e i liquidi sono nello stomaco, le sostanze e gli acidi gastrici continuano il processo digestivo. Lo stomaco è rivestito da creste, chiamate pliche, che fanno sì che le contrazioni muscolari spostino il contenuto nello stomaco per garantire che tutto il cibo venga scomposto in una massa semifluida chiamata chimo.
Dopo che il cibo è rimasto nello stomaco per circa due ore, lo sfintere pilorico si rilassa lasciando passare il chimo nel duodeno o nella parte superiore dell’intestino tenue, la fase successiva della digestione. Il duodeno continua a scomporre il chimo per la digestione utilizzando gli enzimi digestivi del fegato, del dotto biliare e del dotto pancreatico.
Normalmente nell’intestino ci sono dei batteri utili che scompongono il chimo. Questi batteri non causano malattie a meno che non abbiano l’opportunità di riprodursi in eccesso. Si può contrarre un’infezione nell’intestino, come con qualsiasi altro batterio infettivo. Se si è disidratati o in presenza di diarrea, i batteri possono prosperare, sovrastando l’equilibrio dei batteri utili nell’intestino.
La parte successiva dell’intestino tenue è il digiuno che continua il processo digestivo. L’ultima parte dell’intestino tenue è l’ileo. Un complesso insieme di vasi sanguigni molto piccoli circonda la parte anteriore del duodeno, l’intero digiuno e l’ileo. Questi vasi sanguigni raccolgono le sostanze nutritive e i fluidi dal chimo mentre attraversa l’intestino, lasciando lì più che altro i rifiuti. L’intestino tenue è costituito da un tessuto simile al velluto che spinge il chimo in avanti grazie alla peristalsi o alle contrazioni muscolari ritmiche della parete intestinale. La maggior parte della digestione avviene nell’intestino tenue.
La digestione è un processo continuo; l’intestino rallenta solo di notte durante il sonno, ma continua a lavorare il chimo. L’intestino tenue è raggomitolato nell’addome. Negli adulti, l’intestino tenue è lungo circa 6-7 metri, ma il diametro ridotto permette di spingere in avanti il chimo vischioso. Uno sfintere chiamato valvola ileocecale collega l’intestino tenue all’intestino crasso. È una valvola unidirezionale che impedisce al chimo di tornare indietro nell’intestino.
L’ultima parte dell’apparato digerente è l’intestino crasso che è formato da quattro parti: il colon ascendente, il colon trasverso, il colon discendente e il colon sigmoideo. L’intestino crasso inizia con i rifiuti umidi nel colon ascendente e rimuove acqua, batteri e sale dal chimo mentre viaggia attraverso le altre sezioni dell’intestino che lo trasformano in feci rimuovendo i liquidi. L’intestino crasso ha un diametro molto più largo dell’intestino tenue; forma delle feci morbide e semisolide da eliminare. La lunghezza dell’intestino crasso è di circa 1,5 metri. Lo stesso tipo di azione peristaltica (contrazioni muscolari) viene utilizzata per spingere i rifiuti attraverso di esso.
L’estremità dell’intestino crasso è il colon sigmoideo, o volta rettale, che immagazzina le feci fino a quando non si trova un momento e un luogo socialmente accettabile per lo svuotamento. Due importanti sfinteri aiutano a controllare l’espulsione delle feci. Lo sfintere anale interno, composto da un tessuto muscolare liscio. Si trova a circa 7,5 cm (3 pollici) dall’apertura del retto. Lo sfintere anale interno non è sotto il controllo della persona (involontario). Ciò significa che si apre per far passare le feci quando è presente una quantità sufficiente nella volta rettale. Lo sfintere anale esterno è composto da un muscolo striato che viene controllato volontariamente attraverso il nervo pudendo. Se si percepisce il bisogno di evacuare, si può controllare lo sfintere esterno per trattenere le feci finché non si trova un luogo accettabile per l’espulsione.
Intestino neurologico
Una delle maggiori preoccupazioni delle persone con lesioni o malattie che colpiscono i motoneuroni (nervi per il movimento) è l’intestino neurologico. È una condizione in cui i nervi del corpo non comunicano efficacemente da e verso il cervello e con l’intestino. Può esserci un malfunzionamento completo della trasmissione nervosa in cui non vengono trasmessi messaggi, o solo una trasmissione parziale. In tal caso, la gestione dell’intestino è essenziale per mantenersi sani.
Funzione nervosa nella digestione
La funzione nervosa dell’intestino è complessa a causa della lunghezza di questo enorme organo. In generale, la funzione digestiva è controllata dal Sistema Nervoso Autonomo (SNA). L’SNA è la parte del sistema nervoso che funziona automaticamente o senza il controllo volontario.
Un plesso (rami di nervi che si intersecano) di nervi controlla i movimenti nell’esofago, nello stomaco e nell’intestino. Alcuni dei nervi per la digestione includono il nervo vago (nervo cranico 10) che ha anche qualche input sullo stomaco e sull’intestino superiore. L’intestino inferiore è controllato dai nervi sacrali (S2, S3, S4) della colonna vertebrale, incluso il nervo splancnico. La sensazione dei genitali esterni e della pelle intorno al retto e al perineo, il movimento dei muscoli pelvici, compreso lo sfintere anale esterno, sono gestiti dal nervo pudendo.
La maggior parte del lavoro dell’intestino viene svolto attraverso la peristalsi o le contrazioni muscolari ritmiche dirette dal nervo vago e dal nervo splancnico, tra gli altri. Quando il cibo entra nello stomaco, viene stimolato il riflesso gastrocolico che fa aumentare l’intensità del movimento dell’intestino. L’intestino lavora costantemente per rimuovere i liquidi nel processo digestivo, senza che ci si debba prestare attenzione. Con la paralisi, l’intestino tende a rallentare il processo di peristalsi. Sebbene il movimento del chimo (cibo della digestione) attraverso l’intestino sia rallentato, il corpo sta ancora rimuovendo i liquidi.
L’estremità più lontana dell’intestino è controllata da nervi specifici. I nervi toracici T9-L2 riducono la peristalsi quando si contraggono gli sfinteri rettali. I nervi spinali S2-4 accelerano la peristalsi quando si rilassano gli sfinteri rettali per rilasciare le feci al momento e nel luogo appropriati per evacuare l’intestino, a meno che non siano disturbati dall’intestino neurologico. Il processo è efficiente ma solo quando i messaggi nervosi possono essere trasmessi.
Classificazione dell’intestino neurologico
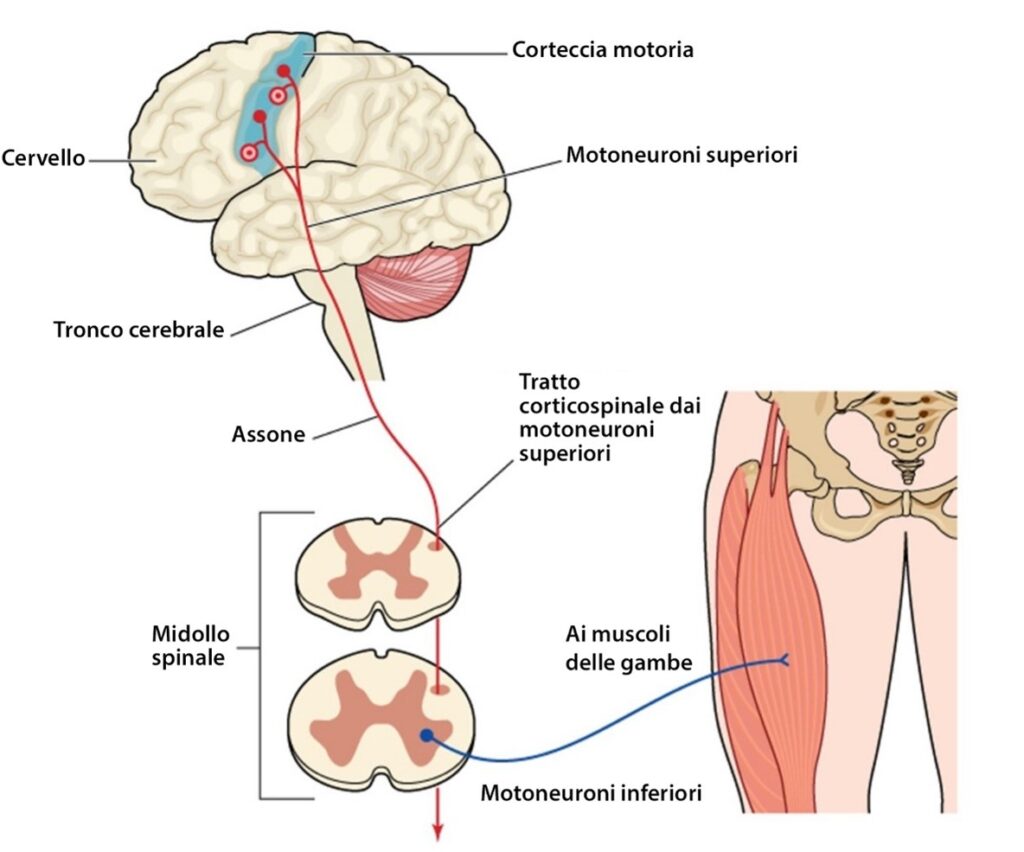
Nel sistema nervoso, la comunicazione avviene attraverso i motoneuroni che trasportano i messaggi dal cervello al corpo per il movimento. I nervi sensoriali trasportano i messaggi delle sensazioni dal corpo al cervello. Questo è il modo in cui i messaggi vengono inoltrati. Il movimento del corpo è diretto attraverso il cervello per mezzo dei motoneuroni. I messaggi sensoriali che comunicano che qualcosa dovrebbe accadere al corpo vengono inviati al cervello dai nervi sensoriali. Una lesione ai motoneuroni crea un’interruzione che risulta in un intestino neurologico. La fonte della lesione, cervello, midollo spinale o altra condizione neurologica, fornisce un’indicazione del tipo di funzione intestinale neurologica.
Ci sono due tipi di motoneuroni, i motoneuroni superiori (upper motor neurons – UMN) e i motoneuroni inferiori (lower motor neurons – LMN). Sebbene abbiano lo stesso nome, ci sono più differenze che somiglianze.
| Differenze | Motoneuroni superiori (UMN) | Motoneuroni inferiori (LMN) |
|---|---|---|
| Neurotrasmettitore | Glutammato per inviare messaggi agli LMN | Acetilcolina per inviare messaggi ai muscoli |
| Target della trasmissione | All’interno del sistema nervoso centrale | Nel corpo |
| Corpi cellulari | Gli UMN sono all’interno del cervello. Sono la fonte del movimento. | Gli LMN si trovano nel tronco encefalico o nel midollo spinale. Sono i connettori tra gli UMN e il muscolo per il movimento. |
| Atrofia (deperimento) muscolare | Minima, perché si collegano agli LMN (si indirizzano indirettamente ai muscoli) | Grave, perché si indirizzano direttamente ai muscoli |
| Impatto muscolare | Ipertonico (spasticità) | Ipotonico (flaccido) |
| Sottotipi di motoneuroni | Un solo tipo: motoneurone superiore, perché si trovano solo nel sistema nervoso centrale. | Tre tipi, a seconda del tipo di muscolo a cui si indirizzano: -Motoneuroni branchiali che innervano il viso e il collo attraverso cinque dei nervi cranici (CN): (CN V) trigemino (CN VII) facciale (CN IX) glossofaringeo (CN X) vago (CN XI) nervo accessorio -Motoneuroni viscerali che controllano la muscolatura liscia degli organi interni e delle ghiandole -Motoneuroni somatici che innervano i muscoli scheletrici per il movimento. Ce ne sono tre tipi, uno per ciascun tipo di muscolo: Alfa: muscolo cardiaco Beta: muscolo liscio che si trova negli organi del corpo Gamma: muscolo scheletrico |
Motoneuroni superiori e motoneuroni inferiori
Tipi di intestino neurologico
L’intestino neurologico è classificato in tre modi.
Intestino neurologico/motoneurone superiore (UMN) riflesso; viene diagnosticato in persone con una lesione o una malattia che colpisce i motoneuroni superiori. L’intestino (UMN) riflesso è il risultato di una lesione ai nervi motori sopra il cono midollare (L1 o L2). Nella lesione del midollo spinale, l’intestino neurologico (UMN) riflesso è tipicamente a livello cervicale o toracico.
L’intestino e lo sfintere rettale interno sono iperreflessici o spastici (incremento del tono). A causa della spasticità, il riflesso anocutaneo (contrazione dello sfintere anale tramite stimolazione della cute circostante) e il riflesso bulbocavernoso (della funzione S2-4) sono presenti o aumentati. Questo fa sì che l’intestino trattenga le feci, rilasciando spontaneamente solo piccole quantità a causa degli spasmi. Non tutte le feci vengono espulse il che porta a movimenti intestinali involontari e irregolari. Si dovrà iniziare un programma intestinale che utilizzi la stimolazione per svuotare completamente l’intestino in un momento prevedibile.
Intestino neurologico/motoneurone inferiore (LMN) areflessico; risulta da lesioni o malattie che colpiscono i motoneuroni inferiori (LMN). Nella lesione del midollo spinale, la lesione del motoneurone è tipicamente nell’area lombare o sacrale o sotto il cono midollare (L1 o L2).
In questa condizione, l’intestino e lo sfintere rettale interno sono flaccidi o “areflessici”, il che significa che il tono è basso o assente. Il riflesso anocutaneo (contrazione dello sfintere anale tramite stimolazione della cute circostante) e il riflesso bulbocavernoso (della funzione S2-4) sono ridotti o assenti. Le feci si raccolgono nel retto senza nessuna evacuazione spontanea (nessun rilascio riflesso). L’intestino flaccido non risponde bene alla stimolazione. Se l’intestino inferiore si riempie di feci, l’intestino si allunga per sostenere il sovraccarico. Tuttavia, a volte, una piccola quantità di feci potrebbe essere rilasciata a causa dell’assenza di tono negli sfinteri rettali oppure perché non c’è più spazio, e una grande quantità di feci rimane nell’intestino. Le feci rimangono nel retto e l’acqua viene rimossa costantemente; in tal modo diventano molto secche e dure. Con un intestino areflessico, le feci vengono rimosse manualmente durante il programma intestinale.
Intestino neurologico misto; una combinazione di lesioni ai motoneuroni superiori e inferiori. Verranno stabiliti piani individualizzati per l’evacuazione intestinale utilizzando una strategia riflessa (UMN) e areflessica (LMN) a seconda della funzione dell’intestino neurologico misto.
Le diagnosi di iperreflessia intestinale (UMN), intestino areflessico (LMN) o misto, sono trattate con un programma intestinale per rimuovere le feci in modo sicuro ed efficace, per evitare l’imbarazzo sociale e le lesioni cutanee e per impedire alle feci di arretrare nell’intestino con conseguente costipazione o nausea e vomito di feci.
Tabella 1 – Caratteristiche della disfunzione intestinale dei motoneuroni superiori (UMN) rispetto ai motoneuroni inferiori (LMN)
| UMN | LMN |
|---|---|
| STITICHEZZA E RITENZIONE FECALE. | STITICHEZZA E INCONTINENZA. |
| L’AREA ANALE APPARE NORMALE. | ASPETTO DENTELLATO E APPIATTITO DELLA ZONA ANALE. |
| TONO DELLO SFINTERE ANALE NORMALE O AUMENTATO. | TONO DELLO SFINTERE ANALE RIDOTTO. |
| È PRESENTE UNA DEFECAZIONE RIFLESSA. | DEFECAZIONE RIFLESSA ASSENTE. |
| RIFLESSI ANOCUTANEI E BULBOCAVERNOSI PRESENTI O AUMENTATI. | I RIFLESSI ANOCUTANEI E BULBOCAVERNOSI ASSENTI O DIMINUITI. |
| LE FECI SONO MORBIDE. | LE FECI SONO SODE MA NON DURE. |
| SOGGETTO A PROLASSO RETTALE. | |
| SI RACCOMANDA IL TRATTAMENTO DELL’INTESTINO OGNI 1-3 GIORNI. | SI RACCOMANDA IL TRATTAMENTO GIORNALIERO DELL’INTESTINO PER EVITARE L’INCONTINENZA. |
| UTILIZZARE SUPPOSTE RETTALI PER PROMUOVERE LA PERISTALSI E L’EVACUAZIONE. | SOLITAMENTE, LE SUPPOSTE RETTALI NON SONO EFFICACI. |
| LA STIMOLAZIONE DIGITALE PUÒ ESSERE UTILIZZATA PER AIUTARE L’EVACUAZIONE. | LA STIMOLAZIONE DIGITALE NON È EFFICACE; POTREBBE ESSERE NECESSARIA UN’EVACUAZIONE MANUALE. |
Diagnosi di intestino neurologico
Le cause dell’intestino neurologico possono includere qualsiasi malattia o trauma al cervello, al midollo spinale o ai nervi periferici (nervi al di fuori del sistema nervoso centrale (SNC)). Una malattia può iniziare con problemi della funzione intestinale e progredire verso un intestino neurologico, mentre solitamente con un trauma l’intestino neurologico inizia improvvisamente. La presenza di un intestino neurologico è spesso rilevata per la prima volta in una diagnosi medica o con un trauma.
La diagnosi dell’intestino neurologico include un’anamnesi e un esame obiettivo. L’esame viene fatto da un medico, un neurologo o uno specialista in fisiatria e riabilitazione. L’esame include l’anamnesi di sintomi, problemi gastrointestinali sia passati che attuali, abitudini intestinali (frequenza, consistenza, flatulenza (gas)), incontinenza, tempo trascorso in bagno, fecaloma, uso di lassativi o antidiarroici, dieta, assunzione di liquidi, attività e limiti della qualità della vita. Si devono descrivere nel dettaglio l’assistenza, i farmaci e gli ausili attuali per l’evacuazione.
L’esame obiettivo consiste in una valutazione dell’intera area addominale. Verrà fatto un esame rettale digitale che fornisce una valutazione del riempimento rettale, del tono anale a riposo, dei riflessi e della capacità di produrre una contrazione volontaria. La valutazione del riflesso anocutaneo (contrazione dello sfintere anale tramite stimolazione della cute circostante) e del riflesso bulbocavernoso (della funzione S2-4) permette di differenziare i tipi di intestino neurologico.
Una radiografia dell’addome mostrerà la quantità di feci presenti, blocchi o altri problemi strutturali nell’intestino. La ritenzione delle feci è un segno di un intestino neurologico.
Il tempo di transito è una valutazione della quantità di tempo impiegato dal cibo per viaggiare attraverso il corpo da quando viene ingerito fino all’espulsione, e può essere determinato mediante marcatori radiopachi (raggi X), scintigrafia (isotopi) o una “pillola” a trasmissione elettronica. Il tempo medio di transito in assenza di un intestino neurologico è di 20-56 ore. Tempi di transito più lenti possono indicare un intestino neurologico.
I muscoli del pavimento pelvico inclusi sfintere, ano e retto possono essere valutati utilizzando la manometria anorettale. Prima della procedura viene eseguita una preparazione alla colonscopia. Un catetere flessibile con dei sensori misura le pressioni mentre si contrae e si rilassa il retto. Pressioni basse possono indicare un intestino neurologico.
È stato osservato che i problemi intestinali influiscono sulla qualità della vita e sul benessere mentale di un individuo. Uno strumento di valutazione affidabile e valido è il sistema di misurazione: lesione del midollo spinale-qualità della vita (SCI-QOL), che contiene una sezione per valutare l’impatto dei problemi intestinali sulla qualità della vita. Il questionario contiene affermazioni sull’impatto dei problemi intestinali su una scala a cinque valori da “per niente” a “molto”. Le domande e gli strumenti del SCI-QOL sono protetti da copyright per David Tulsky e la Kessler Foundation con tutti i diritti riservati.
La valutazione medica può includere altre valutazioni e test, come un esame neurologico, un EMG (elettromiogramma) o NCS (studi sulla conduzione nervosa), una TAC o una risonanza magnetica. Dopo una lesione al sistema nervoso causata da un trauma o da una condizione medica, spesso ci sono delle interruzioni nei motoneuroni e nei neuroni sensoriali. Stabilire una diagnosi della fonte del problema è importante per comprendere il tipo di intestino neurologico presente.
Gli Standard internazionali per la classificazione neurologica delle lesioni del midollo spinale (International Standards for Neurological Classification of Spinal Cord Injury – ISNCSCI), noti anche come ASIA o Scala di danno ASIA (AIS), hanno una sezione per la valutazione della funzione nervosa intestinale. La tabella di flusso dell’esame ISNCSCI può essere consultata qui. L’ultima sezione dell’esame ISNCSCI comprende una valutazione della funzione urinaria e rettale. L’esame ISNCSCI dovrebbe essere eseguito annualmente per valutare i cambiamenti nelle condizioni e le eventuali complicanze.
Come parlare delle feci
Essere in grado di discutere delle feci francamente e apertamente con i medici e gli operatori sanitari è essenziale per ottenere i trattamenti necessari. Alcune persone sono riluttanti a discutere dei movimenti intestinali. La scala di Bristol è un linguaggio standard per descrivere le feci utilizzando una terminologia uniforme.

Un diario delle feci è utile per tenere traccia della consistenza e dei tempi dei movimenti intestinali. È uno strumento da condividere con il medico per prendere le decisioni terapeutiche. Se ci sono più medici e assistenti, possono rivedere questi schemi. Ci sono molte opzioni disponibili gratuitamente che possono essere scaricate dal proprio app store.
https://bristolstoolchart.net/
https://careclinic.io/stool-tracker/
https://apps.apple.com/us/app/stool-log-lite/id782394941
Riabilitazione dell’intestino neurologico: il programma intestinale
Stabilire un programma intestinale è importante per il trattamento dell’intestino neurologico a qualsiasi età, dalla nascita fino all’età adulta. I programmi intestinali sono progettati per funzionare nell’intestino e nel retto, e facilitano il movimento intestinale e all’evacuazione naturali. L’obiettivo di un programma intestinale è di espellere o rimuovere le feci dal corpo in modo sicuro ed efficiente, senza incontinenza episodica.
Linee guida generali per un programma intestinale:
- La regolarità è fondamentale per il successo del programma. Un orario prestabilito per eseguire il programma intestinale “allenerà” l’intestino a svuotarsi secondo una routine regolare. La maggior parte delle persone senza una lesione del midollo spinale segue delle abitudini di eliminazione naturale che si sviluppano nel tempo. Lo stesso accadrà anche per coloro che vivono con una lesione del midollo spinale, ma è necessario determinare quando deve verificarsi l’eliminazione. Il programma intestinale stabilisce questa tempistica.
- Il programma utilizza il riflesso gastrocolico (stimolare la funzione intestinale mangiando). È più forte per il primo pasto della giornata, ma può essere stimolato con qualsiasi pasto o spuntino.
- Un liquido caldo può stimolare l’intestino a funzionare.
- La forza di gravità aiuta l’evacuazione intestinale. Stare seduti in posizione eretta usando un gabinetto o una sedia da comodo aiuta l’eliminazione. La gravità aiuta a portare le feci nella volta rettale, ed è utile anche per la stimolazione digitale o la rimozione manuale. Se il programma intestinale deve essere eseguito a letto per motivi medici, sdraiarsi sul lato sinistro permetterà di facilitare il processo.
- Fattori interni ed esterni influenzano l’intestino. È importante conoscere ciò che influenza la funzione intestinale, come ad es., malattie, cibi e liquidi specifici, attività e salute mentale.
- Quando ci si pulisce dopo un movimento intestinale, usare carta igienica, acqua e sapone neutro o salviettine umidificate per rimuovere eventuali residui che potrebbero essere visibili o meno nell’area rettale. Asciugare accuratamente per mantenere l’integrità della pelle.
Programma per un intestino neurologico/motoneurone superiore riflesso
Tenere presente che la disreflessia autonomica (DA) può verificarsi in individui con intestino neurologico (UMN) riflesso. https://www.christopherreeve.org/international/italian-hub/guide-in-formato-tascabile/
Per gli individui con una lesione con iperreflessia o una lesione del midollo spinale cervicale e toracico, un programma intestinale ordinario include uno stimolante seguito da stimolazione digitale alla stessa ora a giorni alterni.
Con un dito lubrificato e guantato, controllare la volta rettale per assicurarsi che le feci non stiano bloccando l’intestino. Se sono presenti delle feci, rimuoverle molto delicatamente in modo che lo stimolante possa raggiungere l’intestino. Inserire lo stimolante delicatamente contro la parete intestinale, circa 20 minuti dopo aver mangiato per sfruttare il riflesso gastrocolico.
Lo stimolante utilizzato è una supposta o un mini clistere. La maggior parte delle persone usa una supposta: bisacodile (Dulcolax) o Magic Bullet per gli adulti; glicerina per i bambini o gli anziani. Se la supposta è troppo forte, come indicato da asprezza, crampi o eccessiva secrezione di muco, può essere divisa in due. Alcuni individui preferiscono l’uso di un mini clistere (Enemeez o Therevac) poiché ritengono che dia risultati più rapidi ed efficienti. I clisteri completi non vengono utilizzati perché non replicano o stimolano la funzione intestinale naturale. Supposte e mini clisteri sono efficaci se posizionati contro la parete intestinale. Se la supposta o il mini clistere sono posizionati al centro delle feci, non si scioglieranno né stimoleranno la peristalsi o il movimento intestinale.
Spostarsi su una sedia da comodo o in un bagno circa 15-20 minuti dopo aver inserito lo stimolante; con l’esperienza si apprende la quantità di tempo necessaria prima che la supposta inizi a funzionare. Quindi si inizia la stimolazione digitale. La stimolazione digitale deve essere fatta delicatamente per 10-20 secondi ogni 5-10 minuti, fino a quattro volte, finché non si ottiene l’espulsione delle feci.
Lo scopo della stimolazione digitale è accelerare la funzione intestinale e rilassare lo sfintere interno che è tenuto chiuso a causa della spasticità (aumento del tono). Queste azioni consentono alle feci di uscire. Lo sfintere esterno è visibile, mentre si può sentire lo sfintere interno quando si inserisce il dito. Assicurarsi di utilizzare abbastanza lubrificante per poter inserire in modo uniforme il dito per la sua intera lunghezza. Si dovrebbe eseguire un movimento tranquillo, perché un’azione aggressiva aumenta la spasticità. Se si incontrano difficoltà con la funzione delle dita e della mano, si possono acquistare degli stimolatori e inseritori rettali adattati.
Programma per un intestino neurologico/motoneurone superiore areflessico
Gli individui con una lesione che produce areflessia, di solito del midollo spinale lombare o sacrale, hanno un intestino e degli sfinteri flaccidi (riflessi rettali assenti), quindi in genere non rispondono agli stimolanti o alla stimolazione digitale. Il programma intestinale consiste nella rimozione manuale delle feci usando un dito ben lubrificato e guantato. Inserire un dito lubrificato e guantato nel retto. Usare un movimento simile a un “gancio” per rimuovere le feci.
Per prevenire lesioni al delicato tessuto intestinale, lubrificare il dito per l’intera lunghezza. Cercare di rompere le feci internamente per facilitarne il passaggio. A seconda della funzione intestinale, rimuovere delicatamente le feci ogni giorno o più frequentemente. Molte persone controllano l’intestino più volte durante il giorno per garantire la continenza.
Programma per un intestino neurologico misto
La tecnica per un programma intestinale con problemi misti ai motoneuroni, sarà l’uso di programmi per un intestino neurologico riflesso o areflessico, o una combinazione di tecniche. Il programma sarà personalizzato in base alle esigenze specifiche.
Cambiamenti nelle tecniche del programma per l’intestino neurologico
In passato, il massaggio intestinale addominale e la manovra di Valsalva (sforzo) erano tecniche promosse per l’evacuazione delle feci. Tuttavia, con queste tecniche sono state osservate delle complicazioni come emorroidi, dolore addominale, ragadi anali e prolasso rettale. La manovra di Valsalva può anche essere un fattore del reflusso urinario nei reni. Perciò, queste tecniche non sono più consigliate. Se si utilizzano queste opzioni, consultare il medico per valutare se continuare ad usarle nel programma intestinale.
Modifica degli orari nel programma intestinale
La regolarità degli orari è fondamentale per allenare l’intestino a lavorare in modo efficace. Tuttavia, a volte la vita cambia ed è necessario un nuovo programma. La modifica del programma intestinale non dovrebbe verificarsi molto spesso poiché è necessaria una tempistica costante affinché il programma intestinale funzioni; tuttavia, in rare occasioni, si può modificare.
Iniziare il programma intestinale con il nuovo orario selezionato, e interrompere il programma seguito in precedenza. Eseguire ogni giorno il programma intestinale secondo il nuovo orario fino a quando le feci non vengono evacuate con il nuovo programma per 2-3 giorni o una settimana, senza nessuna incontinenza nel mezzo. Può succedere che non ci siano risultati tutti i giorni, e si potrebbero verificare episodi di incontinenza nell’orario del programma intestinale originario. Nonostante l’incontinenza, eseguire il programma intestinale secondo il nuovo orario. Quando si raggiunge un punto in cui non c’è più incontinenza tra i programmi intestinali giornalieri, di solito entro 2-3 giorni o una settimana, si può passare al nuovo orario a giorni alterni. Potrebbero essere necessarie alcune settimane o talvolta anche un mese per regolare l’intestino secondo il nuovo programma, ma alla fine si avrà successo. Gli incidenti intermedi possono essere frustranti, quindi si deve essere preparati a quest’evenienza.
Problemi dell’intestino neurologico
La maggior parte delle persone pensa che il programma intestinale sia soltanto il processo di eliminazione delle feci dal corpo. Ma in realtà va continuato 24 ore su 24, 7 giorni su 7. Si illustrano altre considerazioni sul programma intestinale complessivo.
Disreflessia autonomica
Gli individui con una lesione del midollo spinale superiore a T6 (o anche fino a T10) possono avere degli attacchi di disreflessia autonomica durante il programma intestinale. La seconda causa di DA, dopo i problemi con la vescica, sono i problemi intestinali, come un intestino troppo pieno, diarrea, gas, occlusione o addirittura la stimolazione del programma intestinale stesso.
I segni più comuni di una DA sono un forte mal di testa e una pressione del sangue elevata, più alta del normale. Ci sono anche altri segni. A volte può verificarsi una DA silenziosa, cioè una pressione elevata senza altri sintomi. Si dovrebbero conoscere bene tutti i segni della DA controllando la guida tascabile sulla DA.
La DA è una grave emergenza medica che richiede attenzione. Se si verificano più episodi di DA con il programma intestinale, si può chiedere che vengano prescritti dei farmaci per controllare la DA, come pure un anestetico topico rettale per controllare il programma intestinale in quanto fattore scatenante della DA.
Invecchiamento
I programmi intestinali possono funzionare bene per anni senza problemi; poi, senza una ragione apparente, tutto cambia. Parte del problema possono essere gli effetti dei problemi neurologici a lungo termine e l’invecchiamento. Quando le persone invecchiano, l’intestino può rallentare. Affiancato alle difficoltà intestinali dovute ai problemi neurologici, l’invecchiamento può essere un fattore aggravante.
La situazione potrebbe migliorare se si ricomincia a valutare tutto dall’inizio. Riesaminare la dieta, l’assunzione di liquidi, i farmaci e il livello di attività. Parlare con il medico per riesaminare le tecniche e i farmaci. A volte si rimane intrappolati in una spirale, che porta ad aggiungere delle cose per far muovere l’intestino e ad aggiungerne altre per fermarlo. Se possibile, si dovrebbe lasciare che l’intestino segua il suo lavoro naturale con un intervento minimo.
Funzione nervosa intestinale
Gli individui con problemi neurologici hanno difficoltà con l’intestino a causa del rallentamento della funzione intestinale da parte dei nervi del Sistema Nervoso Autonomo (SNA). Questo rallentamento del sistema nervoso, insieme a una diminuzione del movimento del corpo, influisce sulla funzione intestinale.
Molte persone pensano che, poiché l’intestino è lento, il problema sia la stitichezza. Questa non è la fonte del problema. Il trattamento per la stitichezza non aiuta un intestino neurologico a lavorare in modo più efficiente. Gli individui con o senza intestino neurologico possono diventare stitici. L’intestino neurologico espone la persona a un rischio maggiore di stitichezza. Un programma intestinale si tradurrà in movimenti intestinali controllati per l’intestino neurologico.
Intestino con sensazioni
Gli individui con malattie neurologiche, lesioni del midollo spinale incomplete o con una parziale conservazione di alcuni nervi possono avere qualche sensazione nell’area rettale, il che causa disagio durante il programma intestinale. Si possono ricevere messaggi che sta succedendo qualcosa nell’intestino o dei messaggi possono essere trasmessi male, come il dolore. Un trattamento di prima linea consiste nell’utilizzare un anestetico topico rettale nel momento del programma intestinale. Questo analgesico può essere inserito prima dell’inizio del programma intestinale o può essere utilizzato come lubrificante, a seconda delle esigenze specifiche. Se questo trattamento non ha successo, potrebbero essere necessari farmaci per il dolore neuropatico, farmaci per la spasticità o altri trattamenti.
Fibre
Molte persone con un intestino neurologico hanno iniziato ad assumere polveri, biscotti e wafer per incrementare le fibre e aumentare la massa del chimo e delle feci con l’obiettivo di spingerli più facilmente attraverso l’intestino. Per essere efficaci, questi prodotti richiedono l’assunzione di circa 250 ml di liquidi. Senza un’adeguata quantità di liquidi, l’integratore tende a indurire il chimo e le feci, il che può causare una funzione intestinale più lenta, una maggiore difficoltà nel passaggio delle feci e persino l’occlusione. Pertanto, questi prodotti non vengono prescritti a persone affette da intestino neurologico riflesso. Gli individui con un intestino neurologico areflessico possono continuare l’uso di integratori di fibre purché includano i liquidi raccomandati.
Molte persone con un intestino neurologico potrebbero anche dover monitorare i liquidi per la gestione della vescica, condizioni cardiache, edema grave o altri problemi di salute. Poiché è contraddittorio controllare i liquidi per un problema di salute e allo stesso tempo aumentarli, gli integratori di fibre non sono più automaticamente consigliabili a chi deve limitare i liquidi. Si è visto che la maggior parte delle persone elaborerà il chimo e le feci senza ricorrere alle fibre.
Verificare con il medico per sapere se continuare con questi integratori. Alcuni operatori sanitari potrebbero consigliarli ma con dosi inferiori così da poter mantenere l’assunzione di acqua. Se ci sono problemi di stitichezza, discutere con il medico se passare a trattamenti alternativi come, tra gli altri, un cambiamento nella dieta o un emolliente delle feci.
Colonscopia
Quando una persona raggiunge il suo 45° compleanno, il medico potrebbe raccomandare di effettuare la colonscopia. Il cancro del colon e del retto sono il quarto tumore più comune.
I sintomi del cancro intestinale e del retto possono essere difficili da rilevare. Il rischio è presente se la persona ha avuto un qualsiasi tipo di cancro, un’infiammazione intestinale come una colite o il morbo di Crohn, polipi nell’intestino o se segue una dieta ricca di grassi. Sembra esserci un fattore genetico per il cancro del colon e del retto. Il rischio aumenta se qualcuno nella famiglia ha avuto un cancro all’intestino o al retto. Uno dei principali fattori di rischio per i tumori del colon e del retto e altri tipi di cancro è il fumo. I fattori di rischio si possono gestire seguendo una dieta ricca di fibre e smettendo di fumare. Smettere di fumare, di masticare nicotina, e di usare sigarette elettroniche e limitare l’esposizione al fumo passivo permette di ridurre i rischi di cancro. I fattori ereditari possono essere gestiti ma non eliminati.
I sintomi del cancro del colon e del retto potrebbero essere stanchezza, sangue nelle feci, gonfiore eccessivo, gas, sensazione che l’intestino non si svuota, nausea e vomito. Feci molto sottili possono indicare un blocco che può essere o meno dovuto al cancro. Questi sintomi possono anche essere segni di altri problemi. Pertanto, è bene controllare con una colonscopia, se i sintomi persistono.
La maggior parte delle persone sarà sedata durante la colonscopia. Non ci si accorgerà nemmeno che sta succedendo. A volte, i medici potrebbero dire che non si sentirà nulla a causa della lesione del midollo spinale, tuttavia, il corpo risponderà comunque alla procedura. Dovrebbe comunque essere somministrata una leggera sedazione. Si dovrebbe discutere delle possibilità di sedazione con il medico che si occupa dei problemi neurologici e con il professionista che esegue la procedura per scegliere la soluzione più giusta da adottare.
La disreflessia autonomica (DA) è un problema durante la preparazione e la procedura della colonscopia. In genere si verifica in individui con una LM al di sopra di T6, tuttavia, è stata osservata in alcune persone con livelli di lesione fino a T10. Un episodio di DA potrebbe non essersi mai verificato prima della procedura di preparazione o della colonscopia. Sia la preparazione che la procedura possono innescare un episodio. È necessario un attento monitoraggio durante la preparazione e la procedura. Maggiori informazioni sono disponibili su: https://www.christopherreeve.org/international/italian-hub/guide-in-formato-tascabile/
Nella preparazione per la colonscopia, l’intestino deve essere pulito in modo che la persona che esegue la procedura possa visualizzare chiaramente la parete intestinale. La preparazione per una colonscopia varia a seconda dell’esaminatore. Esistono molti prodotti utilizzati per pulire l’intestino. Seguire le istruzioni specifiche.
Verificare con il proprio medico in merito alla possibilità di un ricovero prima della colonscopia. Alcune assicurazioni coprono questa opzione, soprattutto se c’è un rischio di DA, in quanto si deve fare una preparazione più lunga e si necessita di assistenza con la pulizia intestinale.
Si deve poi riprendere la routine del programma intestinale come indicato dal medico. La maggior parte delle persone riprende il proprio programma intestinale entro un giorno o due. Un programma intestinale che funziona va mantenuto.
Stipsi
Chiunque può diventare stitico con o senza un intestino neurologico. La stitichezza consiste in feci troppo secche. La causa può essere un transito del chimo e delle feci troppo lento attraverso l’intestino o un’idratazione insufficiente nel corpo, o entrambi. Un transito lento attraverso l’intestino o la mancanza di liquidi rendono le feci secche, poiché l’acqua viene estratta continuamente quando il chimo e le feci sono nell’intestino. La stitichezza può anche essere causata da una stenosi o da un restringimento dell’intestino, dal cancro del colon o da altri problemi strutturali.
A volte, le persone hanno una stitichezza temporanea. Le cause temporanee della stitichezza includono: abbandonare la routine e non ingerire liquidi a sufficienza per un giorno; assunzione di alcolici che disidratano il corpo; oppure, esercizio fisico o lavoro con una produzione eccessiva di sudore. Le persone si disidratano per vari motivi, anche a causa di malattie come ad esempio la febbre. Il risultato si osserva nelle feci che diventano molto secche.
I trattamenti per la stitichezza includono assunzione di liquidi (se non c’è nessuna limitazione per quanto concerne i liquidi), dieta con cibi non trasformati, movimento o attività del corpo e farmaci per ammorbidire le feci. Se la stitichezza è temporanea, forse non è necessario cambiare le normali routine. Gli individui con problemi intestinali neurologici potrebbero solo aver bisogno di aumentare alcuni dei trattamenti sopra elencati. Se si aumentano i trattamenti, aggiungere un solo elemento alla volta e attendere un po’ per verificarne gli esiti. Cambiarli tutti insieme o aggiungerli troppo rapidamente può portare a episodi di diarrea.
Diabete
Il diabete è una malattia che può colpire i nervi dell’intestino. Mangiare cibi contenenti grandi quantità di carboidrati e zuccheri si traduce in feci molli o diarrea quando lo zucchero entra nell’intestino. Poiché il diabete influisce sulla funzione nervosa, a lungo termine il diabete può influenzare i nervi dell’intestino e all’interno dell’intestino, causando un movimento intestinale più lento ed eventualmente disfunzioni intestinali. Se si soffre di diabete, è necessario seguire la dieta, assumere i farmaci prescritti e aggiungere attività o movimento allo stile di vita. Se il programma intestinale sta diventando più lento o meno efficace, si dovrebbero discutere le alternative con il medico.
Diarrea
La diarrea sembra presentarsi senza una ragione apparente, e sicuramente arriva nel momento meno opportuno. Può essere causata da batteri o virus nell’intestino, malattie come il diabete e cambiamenti del benessere fisico e mentale. La diarrea può risultare da un’influenza nello stomaco, da qualsiasi malattia gastrica o semplicemente dal modo in cui il corpo reagisce a determinati alimenti. La diarrea può anche derivare dallo stress. L’intestino è programmato per evacuare quando una persona è spaventata; è lo stesso processo dello stress.
La diarrea in genere si risolve quando si guarisce dalla malattia o quando non si è più sotto stress. Anche eventi felici ed eccitanti possono essere stressanti. In caso di diarrea grave, si può saltare il programma intestinale per quel giorno, se si pensa che l’intestino sia completamente vuoto. Quindi si torna alla routine normale. Se la diarrea dura più a lungo, consultare il medico per trovare la fonte del problema ed evitare la disidratazione.
Si possono assumere farmaci antidiarroici, ma vanno usati con cautela. Gli antidiarroici rallentano l’intestino, il che rende più lento il ritorno alla funzione normale. Si può indossare una borsa rettale per mantenere le feci caustiche presenti della diarrea lontano dalla pelle. Usando acqua e sapone si pulisce la pelle ma questa si secca. Usare preparazioni per la pelle o lozioni contenenti ossido di zinco per proteggere la pelle e mantenerla integra.
Dieta
Seguire una dieta sana è fondamentale per la salute generale e per la funzione intestinale. Una persona con un intestino neurologico spesso non ha fame, perché l’intestino lento crea una sensazione di sazietà. Cambiare le abitudini alimentari influenza il programma intestinale.
Il fabbisogno giornaliero di fibre per le persone sotto i 50 anni è di 25 grammi per le donne e 38 grammi per gli uomini. Dopo i 50 anni, le persone in media tendono a mangiare di meno; quindi, il fabbisogno di fibre è inferiore, 21 grammi per le donne e 30 grammi per gli uomini. Uno dei principali cambiamenti dovrebbe essere quello di ridurre l’assunzione di alimenti trasformati. Invece si devono mangiare cibi freschi, soprattutto frutta e verdura. Questo aggiunge un’enorme quantità di fibre alla dieta.
Ci sono alcuni alimenti che aiutano a muovere le feci attraverso l’intestino. I fagioli hanno un considerevole effetto sull’intestino a causa del loro contenuto di fibre. Si possono inserire facilmente in altri piatti come pure aggiungerli a insalate, timballi, zuppe, stufati o semplicemente mangiarli come contorno. I fagioli sono spesso usati come salse con verdure fresche. Altri alimenti ricchi di fibre sono: lenticchie, patate cotte, zucca, semi e noci, crusca, broccoli, cavolfiori, cavoli, piselli e sedano. I cereali sono prodotti realizzati appositamente per aggiungere fibre. Assicurarsi solo di controllare che il contenuto di zuccheri non sia alto.
Gli individui con un intestino neurologico possono sviluppare la complicanza secondaria del diabete a causa di una varietà di fattori tra cui la mancanza di movimento. L’assunzione di carboidrati e zucchero va limitata, perché una volta che l’intestino diabetico percepisce lo zucchero in qualsiasi forma, tende ad accelerare spontaneamente il suo lavoro, il che può portare all’incontinenza. Non si devono eliminare zucchero e carboidrati, basta mangiarli con moderazione o secondo un piano alimentare per diabetici.
Stimolazione digitale
Una tecnica per le persone con un intestino neurologico riflesso (UMN) è la stimolazione digitale. L’obiettivo della stimolazione digitale è rilassare lo sfintere interno e attivare la funzione intestinale. Lo sfintere interno si trova a circa tre centimetri dall’apertura rettale. Si può percepire o meno il rilassamento dello sfintere con la stimolazione digitale, ma un movimento delicato vicino allo sfintere rettale interno rilassa gli spasmi.
Una stimolazione digitale aggressiva può rallentare il processo di eliminazione intestinale aumentando gli spasmi (tono nello sfintere rettale interno). Una stimolazione digitale delicata, con l’utilizzo di lubrificante, può evitare l’innesco di spasmi, la lacerazione del delicato tessuto intestinale, le emorroidi e altri problemi intestinali. Anche una rimozione delicata delle feci evita questi problemi.
Alcuni individui non possono eseguire la stimolazione digitale a causa di condizioni cardiache o di una grave disreflessia autonomica (DA). Se il cardiologo o l’operatore sanitario non consiglia la stimolazione digitale, si può comunque essere in grado di eseguire un programma intestinale, ma servono istruzioni specifiche del medico che potrebbero includere l’uso di una crema anestetica rettale.
Diverticolite
La diverticolite consiste nello sviluppo di piccole sacche lungo la parete dell’intestino che possono infettarsi e infiammarsi. Il modo in cui si formano queste piccole sacche è sconosciuto, ma ci sono alcune prove che si sviluppino in punti indeboliti lungo l’intestino. Permettere alle feci di raccogliersi nell’intestino senza un programma intestinale può generare pressione sulla parete intestinale. La diverticolite può causare dolore, disagio, sanguinamento e persino “eruzioni” che consentono alle feci di entrare nell’addome.
I sintomi della diverticolite sono dolore, se la sensazione è intatta, febbre e brividi se l’intestino viene infettato, aumento di gonfiore e gas, diarrea o stitichezza, nausea e vomito o mancanza del desiderio di mangiare. La diagnosi di diverticolite viene fatta con una radiografia o colonscopia. Se si sviluppa la diverticolite, gli antibiotici possono trattare delle infezioni minori. Se l’infezione diventa un ascesso o forma una grande sacca, potrebbe essere necessario drenarla. Si possono formare delle fistole se l’intestino si attacca a un’altra parte dell’intestino o a un’altra parte del corpo.
La prevenzione della diverticolite consiste in una dieta ricca di fibre per far muovere più facilmente il chimo e le feci attraverso l’intestino. L’aggiunta di acqua alla propria routine consente di mantenere umide le feci. Seguire la routine del programma intestinale è fondamentale.
Emozioni
Ansia, stress, nervosismo, felicità, turbamenti o semplicemente un cambiamento nella routine quotidiana possono influenzare il programma intestinale. Il benessere mentale colpisce le viscere. Tutti hanno dei giorni buoni e dei giorni terribili che influenzano la funzione intestinale. Lo stress continuo e altri problemi legati al benessere mentale dovrebbero essere affrontati con la terapia per acquisire l’abilità di affrontare le difficoltà della vita.
Clistere
Normalmente, non si dovrebbero usare clisteri completi per la gestione dell’intestino neurologico perché non imitano l’azione naturale dell’intestino. Invece, puliscono l’intestino riducendo i batteri salutari. Se l’intestino non segue il suo movimento ritmico, alla fine la funzione si indebolisce causando difficoltà ancora maggiori nel completare il programma intestinale. I miniclisteri (Enemeez o Therevac) funzionano solo nell’intestino inferiore o nella volta rettale. Sono appropriati come stimolanti alternativi nei programmi intestinali.
Liquidi
Assumere più liquidi contribuisce a mantenere il chimo e le feci umide per l’intera lunghezza dell’intestino. Verificare con il medico per sapere se si può aumentare l’assunzione di liquidi. Il programma della vescica, le condizioni cardiache e alcuni casi di edema grave, tra le altre diagnosi, possono richiedere una limitazione dei liquidi.
L’aumento dei liquidi dovrebbe iniziare lentamente. Assumere grandi quantità di acqua troppo rapidamente può sovraccaricare l’intero sistema corporeo e portare persino all’incontinenza. Prendere dei piccoli sorsi durante la giornata è il modo migliore per aumentare l’assunzione di acqua. Non è necessario aumentare rapidamente le tazze di liquidi, si aumenta lentamente, solo un sorso o due alla volta. Un sorso o due ogni ora quando svegli, può aggiungere i liquidi necessari ad aiutare la funzione intestinale.
L’acqua è l’opzione migliore per mantenere le feci umide. Si devono considerare gli effetti di altri liquidi. L’alcol provoca disidratazione che colpisce le feci e il resto del corpo. Anche la caffeina può disidratare. Le bevande con aggiunta di zucchero e quelle zuccherate artificialmente fanno muovere le feci più rapidamente attraverso l’intestino. Si possono bere, basta farlo con moderazione.
È importante tenere presente di quanti liquidi si ha bisogno per mantenere l’intestino in movimento in modo efficiente ed efficace. Se si suda, potrebbe essere necessario assumere un po’ più di liquidi, ad esempio in una giornata calda. Non si deve dimenticare che il corpo può disidratarsi senza sudare, persino se la temperatura non è elevata. In inverno, stare in una stanza calda e secca può far disidratare.
Stimolazione Elettrica Funzionale (FES) e Stimolazione Epidurale
La stimolazione elettrica può essere applicata al corpo mediante elettrodi collocati sulla pelle. Gli elettrodi sull’addome possono influenzare la funzione intestinale, ma questo è ancora oggetto di ricerca. La FES in altre parti del corpo, come le gambe, aiuta a stimolare l’intestino attraverso l’attività fisica.
La stimolazione elettrica epidurale si ottiene mediante impianti nel corpo. È un campo di studio emergente. I risultati preliminari indicano un miglioramento della funzione intestinale.
La stimolazione della radice anteriore sacrale (SARS) e la stimolazione del nervo sacrale (SNS) avvengono tramite impianti per la stimolazione dei nervi sacrali, con miglioramenti della funzione intestinale e della continenza. Questi impianti sono attualmente destinati a soggetti con un intestino neurologico areflessico (LMN).
Gas intestinali
Gonfiore e gas intestinali possono essere un problema per le persone con intestino neurologico. Il rallentamento dell’intestino può produrre un accumulo di gas che appare sotto forma di gonfiore. Il movimento può aiutare a risolvere alcuni dei problemi perché spinge il gas in avanti nell’intestino. Mangiare cibi che producono poco gas può aiutare. L’aggiunta di movimento attraverso una gamma di esercizi fisici, tecniche di riduzione della pressione e altre attività aiutano il movimento del gas nell’intestino.
È disponibile un farmaco in compresse per la riduzione dei gas (simeticone). Se possibile, assumere i farmaci per la riduzione dei gas quando necessario, non di routine. Il gas nell’intestino è uno dei modi in cui i rifiuti vengono spinti attraverso l’intestino. È un’azione necessaria. L’eliminazione del gas può ridurre la propulsione intestinale.
Forza di gravità
La forza di gravità è spesso trascurata come uno dei maggiori ausili nei movimenti intestinali. È possibile imparare a effettuare il programma intestinale a letto. Tuttavia, stare seduti in posizione eretta aiuta le feci a uscire dal corpo sfruttando la gravità.
Per stare seduti, è richiesta una sedia da comodo o da doccia da utilizzare per il programma intestinale. Chiedere al medico, infermiere o professionista sanitario prima di ordinare una sedia da comodo con tutti gli adattamenti specifici necessari, come freni appropriati, poggiapiedi estraibili ed alzabili, braccioli rimovibili, poggiatesta, funzione reclinabile, imbottitura appropriata per la cura della pelle e cinture di sicurezza. Assicurarsi che le dimensioni siano adatte alla casa e alle porte. Verificare con il proprio Case Manager assicurativo per conoscere il sistema di pagamento.
Se per qualche ragione medica non ci si può sedere per svolgere il programma intestinale, ci si dovrebbe posizionare sul lato sinistro. Il programma intestinale a letto sarà più efficace sul lato sinistro a causa della posizione anatomica dell’intestino all’interno del corpo.
Emorroidi
Le emorroidi sono dei vasi sanguigni dilatati del retto. A volte, si trovano all’interno, dove potrebbero non essere visibili ma percepibili, oppure sono all’esterno, dove possono essere notate facilmente. Le emorroidi non sono problemi specifici delle persone con un intestino neurologico. Spesso sono causate da feci dure e da sforzi per far passare le feci. Stare seduti per lunghi periodi di tempo sul water o sulla sedia da comodo senza un supporto per la pressione nell’area rettale è un’altra causa. Per gli individui con un intestino neurologico, una lubrificazione sia eccessiva che scarsa per la stimolazione digitale può aumentare lo sviluppo di emorroidi.
I sintomi delle emorroidi sono: sanguinamento rettale, dolore, bruciore e prurito; oppure, un inizio di disreflessia autonomica (DA) o un aumento della spasticità, quando il corpo cerca di dire che qualcosa non va al di sotto del livello di lesione. In caso di problemi di sensibilità, la presenza di sangue o di emorroidi esterne visibili può essere un sintomo. Il sangue in genere appare all’esterno delle feci, non all’interno, perché le emorroidi si trovano nell’area di espulsione.
Molte persone pensano che un programma intestinale provochi automaticamente le emorroidi, ma non è necessariamente così. I programmi intestinali possono essere completati con successo senza emorroidi. In caso di problemi di sensibilità, si potrebbe non notare che non c’è abbastanza lubrificante sul dito guantato per queste procedure delicate. A volte il lubrificante scivola via dal dito prima che questo venga inserito. È indispensabile assicurarsi che il lubrificante sia presente per tutta la lunghezza del dito.
L’altro problema è la tecnica. Una stimolazione digitale delicata e una rimozione manuale gentile riducono il rischio di emorroidi. L’idea della stimolazione digitale è quella di dilatare o rilassare lo sfintere interno affinché si apra per far passare le feci. Spesso le persone “scavano” nel retto. Questo non è necessario. Un movimento delicato e circolare, cercando di percepire lo sfintere interno e di notare che si rilassa, raggiunge il risultato. La rimozione di feci dure è difficoltosa; essa esercita uno sforzo sui vasi sanguigni nell’area rettale che può provocare emorroidi e può persino portare alla lacrimazione. L’assunzione di acqua e di emollienti può aiutare a rimuovere più facilmente le feci.
Stare seduti per lunghi periodi di tempo o sforzarsi quando si usa il bagno può aumentare il rischio di emorroidi. I sedili del water e le sedie da comodo non forniscono supporto all’area rettale, ma invece consentono di appoggiare il peso della parte superiore del corpo sull’area rettale non supportata. Posizionarsi sul water o sulla sedia da comodo solo durante la stimolazione digitale e l’evacuazione.
Le emorroidi vanno rilevate e trattate precocemente. Se ci sono delle emorroidi, si possono reinserire con il dito lubrificato e guantato, per mantenerle umide usando i liquidi interni del corpo. L’uso di un unguento per emorroidi aiuterà a ridurre il gonfiore e l’infiammazione. Dei cuscinetti refrigeranti per l’area rettale permetteranno di controllare il dolore e il prurito. I farmaci emollienti assunti per via orale ricoprono le feci per facilitarne il passaggio.
Il sanguinamento dal retto può essere un problema medico grave. Potrebbe essere necessaria una colonscopia per determinare la fonte dell’emorragia che può essere dovuta ad altre condizioni intestinali più gravi. In caso di emorroidi o complicazioni significative, è possibile rimuoverle scegliendo tra varie tecniche. I trattamenti conservativi sono preferibili, ma se è necessaria la rimozione si dovrebbero usare tecniche non escissionali.
Occlusione intestinale
Un’occlusione si verifica quando le feci vengono “bloccate” nell’intestino. Le occlusioni possono essere causate da una varietà di fattori, non necessariamente da una cattiva cura dell’intestino. L’assenza di risultati del programma intestinale, la nausea e il vomito o un addome ingrossato o duro sono segni di un’occlusione intestinale. Le feci acquose possono colare intorno a un’occlusione.
Se le feci sono in basso nell’intestino, un controllo digitale può individuare l’occlusione. Se questa è localizzata più in alto nell’intestino, o se il problema persiste, si fa una radiografia per valutarla. Se l’occlusione si trova nella volta rettale, potrebbe essere necessario rimuoverla manualmente per risolvere la condizione. Per la rimozione di occlusioni più in alto nell’intestino è richiesta una sequenza di clisteri. Potrebbe essere necessaria una disostruzione eseguita da operatori sanitari per ridurre le complicanze dell’abbassamento della pressione sanguigna, della disreflessia autonomica (DA) e dei danni all’intestino.
I farmaci per ammorbidire le feci, i liquidi e l’attività aiuteranno a mantenere le feci mobili. Si deve aderire a un programma intestinale per impedire che le feci si fermino o si secchino nell’intestino.
Lesioni dell’intestino
Programmi intestinali non abbastanza frequenti, gas intestinali, occlusioni, stimolazione digitale aggressiva o rimozione manuale vigorosa delle feci possono causare lesioni al delicato tessuto intestinale. Si possono verificare emorroidi, ragadi, fistole, diverticoli e un allungamento eccessivo dell’intestino. I trattamenti per le lesioni all’intestino dipendono dalla fonte e dalla gravità. È necessario essere delicati quando si esegue un programma intestinale e si devono utilizzare quantità abbondanti di lubrificante solubile in acqua.
Inserimento di supposte o mini clisteri
Affinché gli stimolanti intestinali funzionino, vanno somministrati delicatamente contro la parete dell’intestino. Gli stimolanti non funzionano se vengono inseriti in mezzo alle feci. È necessario il calore del corpo perché le supposte si sciolgano. Le feci non sono abbastanza calde. La supposta e il mini clistere funzionano stimolando l’intestino, quindi devono essere in contatto con la parete dell’intestino. Se ci sono delle feci nella volta rettale, devono essere rimosse prima dell’inserimento di uno stimolante.
Lattice
Il lattice è una sostanza che si usava per i prodotti medici, in particolare nelle forniture di gomma come guanti e cateteri. Poiché causava gravi allergie e persino il cancro, specialmente quando entrava ripetutamente in contatto con mucose come quelle dell’intestino o dell’uretra, è stato rimosso dai prodotti medici. Assicurarsi che le forniture riportino la scritta “non in lattice”, e, in caso contrario, smaltirle per evitare allergie al lattice e altre complicazioni.
Lassativi
Evitare i lassativi perché danno risultati irregolari e causano movimenti intestinali che non possono essere controllati, il che porta all’incontinenza intestinale. Nel tempo, l’intestino inizierà a fare affidamento sui lassativi per stimolare il movimento, e la naturale funzione intestinale verrà ridotta.
Movimento
Il movimento fa sì che le viscere lavorino in modo più efficiente e funzionale in tutte le persone. Le persone che hanno uno stile di vita sedentario, anche senza problemi neurologici, incontrano più difficoltà con il movimento intestinale rispetto a quelle che sono attive fisicamente.
Vi sono alcune semplici attività che aumenteranno il movimento nella vita di una persona. Rotolare da un lato all’altro quando si è a letto, eseguire alleggerimenti della pressione, eseguire esercizi fisici soprattutto per le gambe e i fianchi, esercitare in particolar modo la parte inferiore del corpo o chiedere a qualcuno di svolgere queste attività sul proprio corpo. Poiché le viscere si trovano all’interno del corpo, non le vediamo in movimento, ma l’attività muscolare aiuta a spingere le feci attraverso l’intestino. Pertanto, si deve fare ciò che è necessario per migliorare il processo.
Secrezioni di muco e altre sostanze dopo il programma intestinale
Spesso le persone sono preoccupate della secrezione di muco dopo un programma intestinale. In questa situazione, il programma intestinale è completo ma, alla fine del programma intestinale, e talvolta ore dopo, viene rilasciato del muco. Questo è un problema specifico per coloro che usano stimolanti intestinali. A volte, uno stimolante può eccitare ulteriormente l’intestino, anche se le feci sono state evacuate. Ciò provoca l’espulsione di muco.
Esistono diversi modi per gestire la secrezione di muco. Si possono provare prodotti alternativi. La maggior parte delle persone usa una supposta di bisacodile o una Magic Bullet. Il bisacodile ha un rivestimento vegetale che si deve sciogliere nell’intestino prima di funzionare. Questo può ritardare l’azione del principio attivo che stimola l’intestino. La Magic Bullet non ha un rivestimento, quindi inizia a funzionare immediatamente. Si potrebbe scoprire che uno di questi prodotti funziona meglio per le proprie esigenze.
Se entrambi i prodotti sono troppo stimolanti, con conseguente secrezione di muco, è disponibile la supposta di glicerina che è meno stimolante. Le supposte di glicerina sono generalmente utilizzate nei bambini o negli anziani perché sono più delicate. In genere, le supposte più stimolanti vengono utilizzate negli adolescenti e negli adulti, ma potrebbero non essere adatte alle loro esigenze individuali.
Un’altra opzione è quella di tagliare a metà la supposta per il verso lungo. Tagliandola a metà per il lungo, si mantiene la lunghezza di fabbrica che fornisce la stimolazione dell’intestino ma solo per la metà del tempo. Altre persone potrebbero optare per un mini clistere (Enemeez o Therevac) che funziona solo nella volta rettale, ma che deve comunque raggiungere la parete intestinale per funzionare. I mini clisteri usano un fattore scatenante diverso che provoca una minore produzione di muco.
Stiramento eccessivo dell’intestino e del retto
La continua dilatazione (allargamento o ampliamento) dell’intestino a causa della mancanza di un programma intestinale, troppi gas intestinali o feci lente possono causare un allungamento eccessivo della parete intestinale. Se ciò si verifica continuamente, l’intestino non torna alla sua dimensione normale. Diventa flaccido, incapace di usare la peristalsi per spostare le feci, rendendola inefficace.
Il megacolon e il megaretto sono dilatazioni eccessive dell’intestino o del retto. La forma acuta ha un esordio improvviso; quella cronica presenta un’espansione eccessiva di lunga durata; nel megacolon/megaretto tossico l’intestino si infetta o si infiamma, oltre a gonfiarsi.
I sintomi includono distensione intestinale, nausea e vomito, ostruzione intestinale o presenza di una massa dura di feci. Può anche esserci febbre. Si possono verificare tachicardia o un battito cardiaco accelerato. Potrebbero essere presenti livelli elevati di globuli bianchi o anemia. Gli individui possono disidratarsi, avere una pressione bassa, cambiamenti dello stato mentale e squilibrio elettrolitico. Un megacolon cronico può diventare tossico se l’intestino si perfora o si lacera consentendo ai rifiuti o alle feci di entrare nella cavità addominale.
Il test per il megacolon viene fatto mediante raggi X, TAC o risonanza magnetica, da cui si può osservare il diametro anormale dell’intestino. Il test per il megaretto può essere fatto con un esame digitale. Il trattamento del megacolon e del megaretto consiste nel rimuovere l’occlusione e vedere se la dilatazione si risolve. Generalmente ciò avviene se viene scoperto precocemente. Se l’effetto sul colon è presente da troppo tempo o l’allargamento dell’intestino è troppo grande, il che rende la funzione dell’intestino inefficace, potrebbe essere necessario un intervento chirurgico per rimuovere un segmento dell’intestino o una colostomia per consentire l’eliminazione delle scorie dall’intestino.
Seguire un programma intestinale riduce la possibilità che sopravvenga questa condizione. Alcune persone che la sviluppano in forma leggera saranno in grado di continuare il loro programma intestinale. Il più delle volte, la dilatazione è così lieve o interessa una parte così piccola dell’intestino che non si è nemmeno consapevoli della sua presenza.
Polifarmacoterapia
L’assunzione regolare di più farmaci e integratori è chiamata polifarmacoterapia. In genere, la soglia è di cinque farmaci, ma per alcuni è di due o più farmaci. I farmaci e gli integratori possono influenzare l’intestino rallentandolo o accelerandolo. Un intestino troppo lento causa la stitichezza, uno troppo veloce la diarrea. La combinazione di farmaci o integratori può influenzare la funzione intestinale in modo diverso rispetto all’uso di un solo farmaco. Assicurarsi di comunicare al medico e al farmacista tutti i farmaci, gli integratori, le droghe olistiche, le droghe ricreative, gli unguenti e le lozioni di cui si fa uso. In tal modo, questi possono controllare le combinazioni di farmaci al fine di evitare l’insorgere di eventuali esiti sfavorevoli. Leggere il foglietto illustrativo dei medicinali per essere informati dei potenziali effetti collaterali delle varie combinazioni, ivi compresi gli alimenti.
Qualità della vita
I problemi con la funzionalità intestinale o la preoccupazione legata ai programmi intestinali sono un fattore importante che influisce sulla qualità della vita delle persone con un intestino neurologico. Le difficoltà con la funzione intestinale possono influenzare tutti gli aspetti della vita, tra cui la socializzazione, il lavoro, situazioni imbarazzanti, il tempo, mangiare, godersi il cibo e molti altri fattori.
Se il programma intestinale sta influenzando un qualsiasi aspetto della vita, è necessario parlarne con il medico. Si possono apportare modifiche al programma intestinale per migliorarlo. I cambiamenti nei programmi intestinali dovrebbero essere fatti lentamente poiché ci vuole del tempo prima che l’intestino si adatti, ma è possibile fare progressi.
Il benessere mentale è fondamentale per il successo del programma intestinale. Un terapeuta può fornire delle strategie per aiutare la persona ad affrontare i problemi potenziali prima che diventino preoccupazioni importanti.
Problemi del retto
Lesioni all’area rettale possono verificarsi a causa di una rimozione eccessiva delle feci, feci dure, diarrea, tensione o un’area rettale non supportata mentre si è seduti sul water o sulla sedia da comodo. Il tessuto dell’area rettale è molto fragile. I tessuti interni non tollerano un trattamento secco o brusco.
Poiché il tessuto rettale è delicato, si possono sviluppare emorroidi (vasi sanguigni rettali eccessivamente tesi o sovraccarichi di sangue) o ragadi (lacerazioni nel delicato tessuto del rivestimento rettale). Quando il tessuto viene danneggiato, si verifica un’infiammazione, cioè sangue e fluido corporeo in eccesso nell’area.
I polipi sono protuberanze di tessuto che possono formarsi anche all’interno dell’intestino. Potrebbero essere percepiti durante un programma intestinale, ma per lo più passano inosservati a meno che non siano di grandi dimensioni. Una colonscopia dovrebbe essere eseguita ogni 10 anni o meno, come indicato. Molti polipi possono essere rimossi durante questa procedura.
Possono formarsi ascessi anali, che prendono la forma di una sacca di pus, in qualsiasi posizione all’interno o intorno all’apertura rettale. Questi si sviluppano per una serie di motivi, dall’irritazione all’infezione o anche per ragioni sconosciute. Possono essere trattati, ma a volte ci possono essere delle fistole anali se l’ascesso rimane aperto con del pus che fuoriesce. Di solito vengono curati con antibiotici e trattamenti ordinari per le ferite. Per rimuovere l’ascesso o la fistola, potrebbe essere necessario un chirurgo colorettale qualificato.
Il prolasso rettale si verifica quando la parte inferiore dell’intestino sporge dal retto. Può verificarsi a causa di uno sforzo, come ad esempio una tecnica di svuotamento nell’intestino neurologico flaccido, o dal sedersi con l’area rettale non supportata per lunghi periodi di tempo. Si dovrebbero annotare i tempi di svuotamento per limitare il tempo in bagno o sulla sedia da comodo al solo momento in cui si svuota l’intestino e non mentre si aspetta. Si dovrebbe parlare con il medico in merito all’opportunità di sforzarsi al fine di andare in bagno. Questa tecnica è stata rimossa dagli attuali piani di trattamento, ma alcune persone potrebbero utilizzarla ancora se si sono infortunate tempo fa.
Nella malattia pilonidale vi è un’area aperta nella pelle che colpisce la piega interglutea. Potrebbero esserci una o due piccole aperture; talvolta di più. Sotto la pelle può formarsi un ascesso. Ciò si verifica più spesso negli uomini, ma può succedere in entrambi i sessi, e di solito avviene più comunemente nelle persone obese o che presentano dei peli in quella zona, ma non sempre. La causa è sconosciuta. Dal momento che compaiono sopra l’osso sacro, possono essere confuse con delle lesioni da decubito poiché possono diventare piuttosto grandi.
Riflessi
I riflessi possono facilitare l’evacuazione intestinale. Il riflesso gastrocolico si verifica nel momento in cui l’intestino viene stimolato quando cibo o liquidi entrano nel corpo. Viene attivato a ogni pasto, ma è più forte con la colazione o il pasto mattutino perché l’intestino ha rallentato (ma non si è fermato) durante il sonno notturno. Questo non significa che il programma intestinale debba essere eseguito al mattino. Se si preferisce un programma intestinale serale, si può attivare il riflesso gastrocolico facendo un piccolo spuntino alla sera o anche bevendo dell’acqua calda.
Lo stretching anale per le persone con lesioni di livello inferiore può aprire sufficientemente gli sfinteri rettali da consentire il passaggio delle feci. Controllare digitalmente che la volta rettale sia vuota.
Consistenza delle feci
Le feci dovrebbero avere una consistenza solida e soda. Non dovrebbero essere troppo umide né troppo secche. La scala di Bristol, mostrata sopra, è una descrizione della consistenza delle feci.
Le feci dure sono difficili da eliminare. Possono allungare eccessivamente l’intestino e diventare così dure da creare un’occlusione. Un’occlusione consiste in feci che bloccano l’intestino. In genere, le feci non passano, ma a volte alcune feci liquide colano attorno all’ostruzione e questo può essere confuso con la diarrea. Un esame può determinare se c’è un’occlusione nell’intestino inferiore. Se l’occlusione è più in alto nell’intestino, è necessaria una radiografia. La rimozione manuale è il metodo per rimuovere un’occlusione nell’intestino inferiore. Occlusioni più in alto potrebbero richiedere un clistere o dei lassativi orali.
Il vomito può essere il risultato di un’indigestione o di una malattia. Ma può anche essere dovuto a un’occlusione intestinale. Se le feci non possono muoversi verso il basso, risaliranno nel tratto digestivo. Il vomito potrebbe essere un’indicazione di un’occlusione. Osservare il vomito per vedere se ci sono delle scaglie marroni se si sospetta un’occlusione. Le scaglie o le macchie nel vomito possono essere il primo segno di un intestino che funziona al contrario. Più avanti, le scaglie saranno più abbondanti. Il vomito o il respiro possono odorare di feci.
La diarrea è formata da feci liquide. Si ha quando il chimo si muove troppo rapidamente nell’intestino senza che vi sia il tempo necessario per rimuovere l’acqua e le sostanze nutritive. Può verificarsi per vari motivi, essendo una malattia tra le più comuni. Oltre ai disturbi gastrici, lo stress e l’ansia possono creare nell’intestino un ambiente favorevole alla diarrea. In caso di diarrea, mangiare cibi insipidi per non appesantire ulteriormente l’intestino. Un esempio di dieta insipida è la dieta BRAT che sta per banane, riso, purea di mele e pane tostato. L’uso temporaneo di una soluzione elettrolitica bilanciata può aiutare ad evitare la disidratazione. La diarrea può causare una rapida disidratazione. Potrebbe essere necessario rivolgersi al medico.
Aumento del tono (spasticità) dell’intestino
L’aumento del tono o spasticità può verificarsi in qualsiasi parte del corpo. Questo include l’intestino. Nel caso di un intestino neurologico (UMN) riflesso, di una lesione cerebrale o di una lesione del midollo spinale da trauma o da malattia a livello cervicale o toracico, potrebbe essere presente un aumento del tono (spasticità) nel corpo. Il tono nelle gambe e nelle braccia si può vedere facilmente. Il tono interno non è così facilmente visibile. Gli esiti di un aumento del tono corporeo interno vengono rilevati attraverso determinate azioni. Oltre a provocare un intestino più lento, può impedire al chimo o alle feci di muoversi in avanti. La spasticità può essere utilizzata a proprio vantaggio mediante l’uso di stimolanti (supposta o mini clistere) per il programma intestinale. Una stimolazione digitale delicata può rilassare la spasticità dello sfintere interno e consentire l’espulsione delle feci. Se il tono influisce sul programma intestinale, si possono anche provare farmaci, iniezioni e impianti al fine di rilassare i muscoli.
Tempo di transito
Il tempo impiegato dal cibo per entrare nel corpo e uscire sotto forma di feci è chiamato tempo di transito. Esistono dei test sofisticati per valutare i tempi dell’intestino dall’assunzione all’evacuazione. Questi test sono in genere eseguiti nelle cliniche di radiologia interventistica. Utilizzano dei marcatori radiopachi somministrati per via endovenosa, ingeriti per via orale o infusi nel retto. C’è anche un test in cui l’individuo ingerisce una pillola che contiene una minuscola fotocamera che fotografa il suo viaggio attraverso l’apparato digerente. Si consiglia di sottoporsi a uno di questi test. È un’ottima idea poiché verranno raccolte informazioni che permetteranno di comprendere il funzionamento del sistema gastrointestinale e di trovare i problemi che potrebbero influire sui tempi di passaggio delle feci, come ad esempio un’ostruzione o un altro problema interno.
Un semplice test fatto in casa non fornisce tutte le informazioni utili dei test formali, ma permette di conoscere il tempo medio necessario al corpo per spostare il cibo attraverso il sistema gastrointestinale dalla bocca al retto.
Si può mangiare del mais e prendere nota del giorno e dell’ora in cui si ingerisce. Una porzione media può andar bene. Quindi, non si deve più mangiare mais finché non esce nelle feci. Prendere nota del giorno e dell’ora in cui si osserva il mais nelle feci. Quello è il tempo di transito, da quando il mais viene assunto a quando viene espulso. Ognuno ha un tempo di transito diverso, ed esso può cambiare a seconda di ciò che si sta facendo, della quantità e del tipo di liquidi che si bevono, di quello che si mangia, di quanto esercizio fisico si effettua e di come ci si sente.
Il tempo medio di transito per le persone senza problemi neurologici è compreso tra le 12 e le 18 ore. Il tempo di transito è approssimativamente il tempo di passaggio attraverso l’intestino. Gli individui con una lesione del midollo spinale con conseguente intestino neurologico sia riflesso che flaccido avranno un tempo di transito più lungo, poiché il passaggio del cibo attraverso l’intestino potrebbe essere più lento. Questo succede perché i messaggi al cervello che spingono ad aumentare le contrazioni muscolari nell’intestino non vengono trasmessi o non vengono trasmessi completamente.
Si può accelerare il tempo di transito intestinale apportando alcuni cambiamenti allo stile di vita:
- Aggiungere più attività alla propria vita. Qualsiasi forma di esercizio si rifletterà nei muscoli dell’addome. L’attività può essere svolta personalmente con il proprio corpo, se possibile, oppure passivamente, con qualcuno che muove il corpo per la persona.
- Stare in piedi allunga i muscoli in una direzione diversa, rispetto alla posizione da seduti, e aggiunge del peso sulle ossa. Questo può aiutare il funzionamento dell’intestino. Gli stabilizzatori devono essere autorizzati dal proprio assicuratore o dal fornitore della previdenza sociale.
- Il movimento può essere aumentato eseguendo una serie di esercizi o facendoseli fare da qualcun altro. L’esercizio fisico leggero può essere più utile all’intestino, rispetto a uno sforzo intenso. Il movimento leggero aumenta il flusso sanguigno all’intestino e aiuta il movimento intestinale. La lesione del midollo spinale provoca un problema con i nervi, ma l’aumento del flusso sanguigno causa anche una lieve stimolazione.
- L’attività quotidiana può aggiungere movimento al corpo. Assicurarsi di eseguire i rilasci di pressione ogni 15 minuti quando si sta in piedi. I rilasci manuali della pressione sono fantastici, ma anche l’uso del pulsante di inclinazione della carrozzina elettrica determina un movimento del corpo. Rotolarsi sul letto per rilasciare la pressione può aggiungere movimento al corpo. Se possibile, girarsi alcune volte in più. Fare del movimento extra aiuta la pelle e l’intestino.
- In caso di lesioni di livello inferiore si potrebbero portare dei tutori che vanno usati per “camminare”. Il movimento oscillatorio stimolerà i muscoli dell’addome. Camminare con dei tutori aumenta l’attività sia nel corpo sia nell’intestino.
- Si raccomanda di partecipare ad attività sportive, terapia acquatica o qualsiasi cosa piacevole che possa aggiungere movimento e creare attività nel corpo.
- Durante il programma intestinale ci si può sedere. La forza di gravità è amica dell’intestino in quanto assiste la fuoriuscita delle feci dall’intestino stesso. Se non si dispone di una sedia da comodo, chiedere al medico di ordinarne una che soddisfi le proprie esigenze individuali.
- Modificare la dieta è un altro modo in cui si può provare ad accelerare l’intestino attraverso delle azioni esterne. Si dovrebbe rinunciare agli alimenti trasformati e ai cibi spazzatura. Può essere difficile, quindi si suggerisce di ridurli gradualmente. Si dovrebbe passare a prodotti freschi e alla frutta. Questi alimenti non hanno una fibra già scomposta, quindi il corpo lo dovrà fare nell’intestino. Gli alimenti non trasformati contengono una grande quantità di massa e fibre naturali. Tra gli alimenti ricchi di fibre figurano i cereali integrali, i fagioli, le noci, le bacche, l’avena e le verdure croccanti come le carote e il sedano.
- Prestare attenzione anche a ciò che si beve. Si dovrebbe cercare di aumentare lentamente l’assunzione di liquidi se il programma vescicale lo consente. Ci vogliono dei liquidi per muovere le feci attraverso l’intestino, quindi si deve essere ben idratati. Alcune bevande disidratano il corpo. Queste includono la caffeina e l’alcol. Si possono ancora bere, basta farlo con moderazione. Evitare le bevande zuccherate poiché aggiungono calorie e sale, aumentano la glicemia e non aiutano la digestione. Gli alimenti ad alto contenuto di liquidi come le zuppe possono contribuire ad aumentare l’assunzione di liquidi.
- Chiedere al medico di riesaminare i farmaci che si assumono per valutarne l’effetto sulla stitichezza. Tale valutazione dovrebbe includere tutte le prescrizioni, i farmaci da banco, gli integratori, le droghe ricreative o di altro tipo. Se un farmaco o una combinazione di farmaci ha come effetto collaterale la stitichezza, si può chiedere se esiste un’alternativa. Dall’altra parte, assicurarsi di assumere emollienti delle feci o altri farmaci o integratori che favoriscono l’intestino. Assicurarsi solamente di segnalarli (al medico) nella lista dei farmaci assunti, per non aggravare un intestino lento, quando forse si pensava di aiutarlo.
Problemi pediatrici
Il programma intestinale pediatrico è fondamentale per neonati, bambini e adolescenti. Nei neonati, i pannolini sono considerati culturalmente accettabili. Un intestino neurologico è il risultato di un’interruzione della funzione nervosa. Un bambino di qualsiasi età con intestino neurologico necessita di un programma intestinale per l’eliminazione delle feci. Un neonato o un bambino che porta i pannolini potrebbe avere un’incontinenza, ma è possibile che l’intestino non stia eliminando tutte le feci, il che causa complicazioni per tutta la vita.
I bambini potrebbero scoprire che gli altri bambini non seguono un programma intestinale. Dal momento che per loro è la norma, ciò può provocare uno shock. Mantenere per loro la normalità del programma intestinale pone le basi di una cura efficace dell’intestino per tutta la vita.
Gli adolescenti potrebbero avere un periodo di ribellione e oppore resistenza al programma intestinale. É un momento difficile. Assicurarsi di cercare aiuto per affrontare un adolescente ribelle poiché la mancata esecuzione del programma intestinale ha molte ramificazioni. L’incontinenza intestinale davanti ai coetanei è una cosa terribile per un adolescente. È qualcosa che non dovrebbe mai accadere. La sfida è quella di rendere normale il programma intestinale per l’adolescente.
I bambini in genere iniziano con delle supposte di glicerina perché questo stimolante è delicato. A seconda dell’età e della taglia del bambino, possono essere tagliate a metà o persino in quarti, per il verso lungo, in modo da garantirne l’efficacia. Nei neonati e nei bambini piccoli viene utilizzato il mignolo dell’adulto per la stimolazione digitale. Gli adolescenti passano a supposte di bisacodile o Magic Bullet man mano che diventano adulti. Potrebbero trovare più soddisfacente l’uso di un mini clistere.
La transizione verso l’indipendenza in relazione al programma intestinale avviene dai 3 ai 5 anni. Si dovrebbe mettere a punto un programma intestinale funzionante prima di iniziare ad andare a scuola per evitare inconvenienti. Si comincia spiegando cosa si sta facendo, poi si chiede al bambino di partecipare alla raccolta delle supposte; quindi, si aggiunge il loro inserimento o la rimozione manuale e così via. Si pianifica una progressione graduale verso l’indipendenza. Si deve elogiare il bambino per un lavoro ben fatto, che forse non sarà perfetto, ma è un buon tentativo. Si deve rendere il programma intestinale una parte naturale e normale della vita, per aiutare il bambino a rendersi conto che si tratta di un processo naturale.
Un bambino più grande potrebbe non voler partecipare al programma intestinale. Anche in questo caso, spetta al genitore o al caregiver instillare un senso di normalità nel processo. La maggior parte dei bambini vorrà svolgere il programma intestinale il più rapidamente possibile, ma non affrettarsi può effettivamente risultare in tempi più brevi per completare il procedimento complessivo del programma intestinale.
Farmaci per l’intestino neurologico
Ci sono molti farmaci che possono aiutare con i programmi per l’intestino neurologico. La scelta dei farmaci e degli integratori giusti richiede un’attenta considerazione. La regolazione dell’intestino richiede tempo e pazienza. Molte persone passano da un prodotto all’altro, oppure non ottengono una risposta rapida e aumentano la dose. Si deve attendere per vedere se un prodotto funziona prima di aumentare il dosaggio o cambiarlo.
I farmaci sono una fonte comune di stitichezza. È uno degli effetti collaterali di certi farmaci. I farmaci noti per causare stitichezza sono: anticolinergici per il trattamento della vescica, narcotici, calcio-antagonisti per la pressione alta, antiepilettici e antispastici. Gli antibiotici e i farmaci antinfiammatori non steroidei (FANS) possono causare diarrea.
La stitichezza o la diarrea possono svilupparsi subito dopo che si inizia ad assumere un nuovo farmaco o dopo averlo usato per un po’ di tempo; non si deve trascurare nessun farmaco quando si valuta la funzione intestinale. Verificare con il medico la possibilità di passare a un farmaco alternativo o trattare il problema intestinale, se si assume il farmaco per un periodo di tempo limitato.
I farmaci usati comunemente nel programma intestinale sono:
Farmaci orali
–Emollienti fecali; estraggono l’acqua dall’intestino inferiore per aiutare le feci a scivolare più facilmente attraverso l’ultima sezione dell’intestino e del retto. Questi prodotti contengono docusato (esempi sono Colace, Surfak). Gli emollienti fecali sono farmaci da banco, tuttavia, di solito non sono sugli scaffali per il pubblico. Devono essere richiesti al farmacista di persona o ordinati direttamente online.
–Formatori di massa; aumentano le dimensioni delle feci umide nell’intestino inferiore. Attualmente sono consigliati solo per individui con un intestino neurologico areflessico. Questi prodotti sono psillio (Metamucil, Fiberall), policarbofil calcico (Fibercon) e metilcellulosa (Citrucel).
–Stimolanti peristaltici; attivano i nervi intestinali per aumentare la peristalsi o stimolare l’azione muscolare. Questi includono senna (Senokot) e senna con docusato (Peri-Colace).
-Molti altri farmaci per l’intestino neurologico che variano a seconda del programma intestinale individuale. Questi includono polietilenglicole (MiraLAX), latte di magnesia, citrato di magnesio, lattulosio e sorbitolo.
Farmaci rettali
–Agenti irritanti; sono supposte e mini clisteri. Questi stimolanti vanno inseriti contro la parete intestinale per stimolare il funzionamento dell’intestino. Potrebbe essere necessario rimuovere le feci per posizionare lo stimolante in modo che funzioni.
Il farmaco più delicato è la supposta di glicerina che irrita l’intestino inferiore per stimolare l’evacuazione. Viene utilizzata con pazienti pediatrici e spesso geriatrici in quanto è meno stimolante.
Il livello successivo è il bisacodile (Dulcolax) o la supposta Magic Bullet che stimola le terminazioni nervose a contatto con la parete intestinale. Il bisacolide ha un rivestimento vegetale che impiega un po’ di tempo a sciogliersi. Anche la supposta Magic Bullet è a base di bisacodile, ma non ha un rivestimento vegetale e il tempo di scioglimento è più rapido. Dopo vari tentativi si potranno stabilire le preferenze personali.
Il mini clistere (Enemeez o Therevac) stimola l’assorbimento dell’acqua nelle feci e la funzione nervosa all’interno della volta rettale. L’Enemeez Plus include un anestetico se c’è del dolore o problemi di DA. Il mini clistere è un’alternativa alle supposte. Come per le supposte, il mini clistere deve entrare in contatto con l’intestino per funzionare, quindi potrebbe essere necessaria la rimozione manuale delle feci. La stimolazione digitale va fatta dopo. Seguire attentamente le istruzioni per evitare qualsiasi lacerazione del tessuto intestinale.
–Lubrificante; sostanza da banco utilizzata costantemente nel programma intestinale. Va applicato sul dito guantato, non in lattice, per l’inserimento della supposta e per la stimolazione digitale. Il lubrificante deve essere solubile in acqua, come la gelatina K-Y o l’astroglide. Alcuni lubrificanti sono meno “gocciolanti” ma più costosi. Evitare i lubrificanti che potrebbero essere più economici ma non solubili in acqua come la vaselina, perché non si dissolvono e lasciano un pasticcio appiccicoso. Versare il lubrificante sul dito guantato o dove lo si utilizza facendo attenzione che il tubetto multiuso non entri in contatto con nulla per evitare la contaminazione del resto del lubrificante.
–Pomate anestetiche; potrebbero essere necessari altri farmaci per circostanze specifiche come sensazione spiacevole, dolore, presenza di emorroidi o disreflessia autonomica (DA). Alcuni individui useranno un unguento anestetico, come ad esempio una crema rettale alla lidocaina. Va inserito da cinque a dieci minuti prima di iniziare il programma intestinale.
Farmaci sconsigliati o non più consigliati per l’intestino neurologico
Molti di questi prodotti sono stati raccomandati alle persone con un intestino neurologico nel corso degli anni. Si potrebbe scoprire di fare affidamento su uno o più di essi. Le nuove linee guida ne hanno chiarito l’uso soprattutto in caso di lesioni del midollo spinale. Se si utilizzano queste tecniche o questi prodotti, anche se funzionano bene, consultare il medico per sapere se continuare ad usarli o passare ad altro.
-I lassativi formatori di massa, sono additivi per formare una massa di fibre nelle feci di individui con un intestino neurologico riflesso. L’idea è di aumentare la massa delle feci per rendere il loro passaggio attraverso l’intestino più rapido, più morbido e con la massa necessaria a consentirne il passaggio. Tuttavia, le nuove linee guida suggeriscono che questo è controproducente perché gli individui con un intestino neurologico riflesso non possono assorbire la quantità di liquidi necessaria per stimolare la formazione di massa. Senza i liquidi raccomandati, la massa di fibre diventa estremamente dura nelle feci creando occlusione, feci che passano con difficoltà e feci con bordi ruvidi che possono lacerare o tagliare l’intestino o l’ano.
Gli individui che devono monitorare l’assunzione di liquidi o hanno condizioni di salute che impongono una limitazione dell’assunzione di liquidi, come condizioni cardiache o edema grave, non possono assumere le quantità di liquidi consigliate. Altre persone non sono state formate in merito all’assunzione dei 250 ml di liquidi richiesti. Potrebbero anche aver assunto una bassa quantità di liquidi in ambiente sanitario, il che potrebbe far loro pensare che l’intera quantità di liquidi non sia necessaria.
Se si soffre di intestino neurologico areflessico o di altre condizioni intestinali e si assume un lassativo formatore di fibre/massa con una quantità di liquidi adeguata per il programma intestinale, assicurarsi di usare prodotti senza zuccheri aggiunti. Una complicanza secondaria della lesione del midollo spinale e di altri disturbi neurologici è il diabete ad esordio nell’età adulta. Lo zucchero extra può aumentare il rischio di sviluppare o peggiorare il diabete.
Verificare con il medico per vedere se si dovrebbe continuare ad assumere un prodotto lassativo a base di fibre. Si potrebbe scoprire che sta ostacolando gli obiettivi del programma intestinale o che un altro prodotto soddisferebbe meglio le proprie esigenze.
-I clisteri sono generalmente riservati alle situazioni gravi come l’occlusione, perché tendono a spazzare via la flora batterica naturale dell’intestino e non supportano la normale azione della peristalsi intestinale. I clisteri possono danneggiare le pareti dell’intestino che spostano le feci in avanti e all’esterno.
-I lassativi sono un altro gruppo di prodotti per la preparazione intestinale che non sono raccomandati per un programma intestinale. L’imprevedibilità del prodotto, l’erosione della flora batterica sana e la riduzione della peristalsi intestinale rendono questi prodotti troppo imprevedibili per l’uso. Si può sviluppare una dipendenza dai lassativi per i movimenti intestinali indipendentemente dalle proprie condizioni di salute. In tal caso, il movimento intestinale non si verifica senza lassativi, il che può rendere ancora più difficile il movimento intestinale. Ciò che sembra aiutare a breve termine porterà a gravi complicazioni a lungo termine.
-I prodotti naturali di negozi che si occupano di salute e vitamine sono considerati molto importanti da parecchie persone. Assicurarsi di parlare di ogni prodotto con il proprio medico. A volte un prodotto naturale è in realtà un lassativo, un diuretico, oppure può interferire con altri farmaci. Molti addetti di questi negozi conoscono i loro prodotti, ma alcuni hanno una conoscenza limitata dei bisogni sanitari e non sono esperti di problemi intestinali neurologici. Assicurarsi di parlare con un operatore sanitario informato prima di intraprendere un regime intestinale che potrebbe non essere vantaggioso.
-Si è visto che i probiotici sono prodotti che possono comportare alcuni svantaggi per la salute. Pertanto, non dovrebbero essere consigliati su base regolare. Si consiglia di usarli in caso di diarrea associata ad antibiotici e di diarrea associata al Clostridium Difficile (CDAD).
Opzioni chirurgiche
Si possono prendere in considerazione opzioni chirurgiche per le persone che incontrano delle difficoltà con i programmi per l’intestino neurologico. Alcuni individui pensano che un’alternativa chirurgica possa essere la scelta migliore, perché non amano l’idea di seguire un programma intestinale oppure perché questo richiede troppo tempo o per una varietà di validi motivi. L’obiettivo del programma intestinale è una funzione intestinale naturale. Le decisioni chirurgiche dovrebbero essere considerate attentamente.
Clistere di continenza anterograda di Malone (MACE)
È una procedura chirurgica in cui l’appendice viene collegata con un’apertura permanente nella parete addominale. Si utilizza un catetere per irrigare l’intestino e il retto al fine di rimuovere i rifiuti. I vantaggi includono l’assenza di sacche di raccolta e poche perdite. Le complicanze possono includere la stenosi stomale, l’infezione del sito stomale, possibili perdite attraverso lo stoma e difficoltà con il cateterismo.
Non molti sono a conoscenza di questa procedura. Ha un alto tasso di successo con un miglioramento della qualità della vita e una riduzione degli episodi di disreflessia autonomica (DA).
Colostomia
Una colostomia è un’apertura artificiale creata chirurgicamente nell’addome a cui viene in seguito collegato l’intestino crasso. Le feci vengono espulse attraverso quell’apertura. Una borsa è attaccata alla pelle intorno all’apertura per raccogliere le feci.
Riportiamo alcuni spunti di riflessione sulla colostomia:
Come con qualsiasi intervento chirurgico, una colostomia può essere pericolosa per un individuo con problemi neurologici, soprattutto a causa delle complicazioni respiratorie. Assicurarsi di valutare i rischi e i benefici prima di prendere in considerazione qualsiasi procedura drastica.
Potrebbe essere più difficile gestire una colostomia che eseguire un programma intestinale. Cambiare le borse, borse che cadono o scoppiano, irrigazione della colostomia sono solo alcuni dei problemi che possono sopravvenire.
Fissare all’addome le sacche per la colostomia potrebbe essere difficile. Gli opuscoli informativi illustrano l’uso della borsa come un qualcosa di facile, ma le borse per colostomia funzionano meglio su un addome muscoloso. Fissare una sacca per la colostomia su un addome normale può essere alquanto arduo.
Non tutti i fornitori di previdenza sanitaria finanziano le forniture e le cure di una colostomia, che possono essere costose. Si dovrebbero esaminare i costi e le risorse assicurative prima di assumersi questa responsabilità finanziaria.
La colostomia consente varie opzioni di posizionamento. Un sito vicino alla fine dell’intestino crasso comporterà l’espulsione di un contenuto simile alle feci. Più è in alto nell’intestino crasso, più le feci saranno molli. Le persone hanno delle preferenze per la posizione della colostomia in base al tipo di feci e alla comodità.
Professionisti coinvolti nel trattamento dell’intestino neurologico
Molte persone assistono nella creazione di un efficace programma di gestione intestinale.
Il fisiatra è un medico che ha una formazione avanzata in fisiatria e sulle esigenze della riabilitazione. Alcuni sono specializzati in lesioni cerebrali o lesioni del midollo spinale, ma tutti saranno in grado di valutare e prescrivere delle tecniche di riabilitazione, nonché di risolvere i vari problemi.
Gli infermieri per la riabilitazione offrono formazione e cura agli individui con un intestino neurologico. Hanno una vasta conoscenza nell’esecuzione dei programmi intestinali e nel risolvere i problemi correlati.
Il gastroenterologo è un medico in grado di assistere la persona mediante test, diagnosi e trattamento dell’intestino neurologico, nonché per altri problemi che possono insorgere nel sistema gastrointestinale (GI).
Il chirurgo gastrointestinale (GI) è specializzato in procedure chirurgiche del sistema gastrointestinale. Questo può includere un intervento chirurgico per emorroidi, ragadi, fistole, prolasso rettale, MACE e colostomia.
Il dietologo qualificato può assistere nella formazione e pianificazione delle scelte alimentari che faranno sì che la gestione dell’intestino abbia un esito positivo.
Il fisioterapista fornisce la terapia e le istruzioni per i trasferimenti sulla toilette, il rafforzamento muscolare, l’elettrostimolazione e il movimento.
L’ergoterapista può assistere nella progettazione del programma di gestione intestinale. Questo professionista è una risorsa per quanto concerne le apparecchiature adattive come pure per l’inserimento di supposte, la stimolazione digitale, l’elettrostimolazione e la sedia da comodo.
Gli specialisti nella cura delle ferite sono infermieri professionali che forniscono formazione sulla cura della stomia.
I dentisti mantengono i denti e la bocca in buone condizioni per garantire un avvio efficace del processo digestivo.
Problemi e trattamenti del processo digestivo
Gli individui con un intestino neurologico non sono esenti dai comuni problemi intestinali. Questi possono avere un impatto sulla salute in aggiunta agli effetti dell’intestino neurologico.
La digestione e la funzione intestinale dipendono dal funzionamento corretto dell’intero sistema digestivo o del tratto gastrointestinale. Qualsiasi problema nella lavorazione del cibo e dei liquidi può influire sulla gestione dell’intestino. Pertanto, è importante rivedere tutte le fasi della digestione per creare un ambiente nel corpo che migliori la funzione intestinale. Le persone spesso pensano solo che l’evacuazione dell’intestino influisca sulla funzione, ma un’interruzione in qualsiasi punto del percorso gastrointestinale può influire sulla deiezione.
Bocca
Assicurarsi di annusare, osservare e assaporare il cibo. Se uno o più sensi non funzionano correttamente, il godimento del cibo sarà ridotto. Il medico può testare facilmente i sensi presso lo studio medico valutando la funzione del nervo cranico. Se ci sono problemi per uno qualsiasi dei sensi, si possono fare ulteriori test utilizzando la risonanza magnetica o la tomografia computerizzata per individuare la fonte.
I denti sono fondamentali per poter masticare il cibo. La masticazione è il primo passo nella scomposizione del cibo, in modo che questo possa essere ulteriormente lavorato dallo stomaco. Masticare gli alimenti riducendoli in parti più piccole consente alla saliva e agli acidi dello stomaco di intaccare una maggiore superficie di cibo, creando così particelle minuscole per la digestione. Meno si mastica, più lavoro viene svolto dallo stomaco o persino dall’intestino tenue per estrarre i nutrienti dal cibo. Particelle troppo grandi non possono essere sfruttate e potrebbero passare attraverso l’intestino ancora intatte.
Una buona cura dentale è importante. Questo può prevenire la perdita di denti, carie dentali e piaghe nella bocca. Assicurarsi di fare la propria parte per mantenere la bocca pulita e libera da particelle di cibo che possono causare la polmonite se inalate o contribuire alle carie dentali se lasciate tra i denti. Le apparecchiature adattive possono assistere la persona nelle esigenze dentali; ad esempio, manopole per tenere gli spazzolini, filo interdentale su un manico simile ad uno spazzolino e spazzolini da denti che si possono attaccare a degli aspiratori.
Prima di mettere del cibo o dei liquidi in bocca, dovrebbe essere presa in considerazione la deglutizione, per valutare se esistono problemi. Si può esaminare la deglutizione per garantire che sia sicura e che non vi sia il passaggio di cibo o di liquidi nei polmoni. Valutazioni semplici della deglutizione si possono fare anche a letto, ma studi più approfonditi vanno condotti in ambito sanitario da professionisti qualificati che utilizzano sostanze di varia consistenza e la fluorescenza (raggi X) per visualizzare la capacità di deglutizione interna.
Le piaghe o le sensazioni spiacevoli nella bocca possono causare dolore, il che porta le persone a mangiare lentamente o addirittura smettere di mangiare e di bere. Possono attenuare il sapore del cibo o addirittura renderlo sgradevole. Ci sono diverse condizioni che colpiscono la bocca e di conseguenza la capacità di mangiare. La maggior parte dei problemi della bocca sono piaghe, vesciche, macchie rosse, dolore e gonfiore. Il trattamento dipende dalla causa. Queste condizioni includono:
- Reazioni allergiche
- Afte
- Angioedema (gonfiore del viso e del corpo)
- Reazione alle medicine o effetto collaterale dei farmaci
- Infezione da virus Coxsackie (malattia mani-piedi-bocca)
- Anemia, carenza di ferro
- Cancro alla bocca (orale)
- Edera velenosa, quercia e sommacco
- Scarlattina
- Colite ulcerosa
- Cellulite (infezione)
- Punture/morsi di insetti
- Ostruzione del dotto salivare (scialolitiasi)
- Pemfigo (vesciche croniche)
- Eritema multiforme (malattia autoimmune della pelle)
- Allergia ai farmaci
- Esofagite (infezione dell’esofago)
- Bruciore (calore o irritazione)
- Ustioni chimiche
- Malattia di Crohn
- Ustione della bocca o della lingua
Stomaco
Il contenuto dello stomaco può risalire nell’esofago e irritare e allungare il tessuto esofageo. Può essere impercettibile o con sintomi come la tosse o una sensazione di bruciore, normalmente chiamata bruciore di stomaco. Se progredisce, viene diagnosticata una malattia da reflusso gastroesofageo (GERD). Di solito vengono consigliati dei farmaci da banco e soggetti a prescrizione. Può essere utile anche dormire con la testata del letto sollevata o con dei rialzi sotto la testata del giroletto. Con un reflusso continuo si dovrebbero fare degli esami per accertarsi che l’esofago sia esente da corrosione, ulcere e cancro.
Il mal di stomaco è chiamato dispepsia. Se si soffre di una dispepsia intermittente o continua, si dovrà fare un esame per rilevare eventuali problemi che interessano il rivestimento dello stomaco e che potrebbero rallentare il processo digestivo. I problemi del rivestimento dello stomaco possono causare una digestione lenta o produrre cicatrici nel tessuto muscolare. Questi problemi possono includere ulcera gastrica (nello stomaco), ulcera peptica, gastrite (infiammazione dello stomaco), cancro allo stomaco, varici gastriche (vene dilatate) o sanguinamento dello stomaco. La gastrite è un’infiammazione dello stomaco che può essere dovuta a molte cause: una delle cause è il batterio H. pylori. In genere si prescrivono dei farmaci per ridurre la produzione di acido nello stomaco o per curare le infezioni. Occasionalmente, è necessaria la riparazione chirurgica delle ulcere.
La gastroparesi è una condizione dello stomaco in cui lo svuotamento gastrico è ritardato. I problemi che possono causare la gastroparesi sono il risultato di una paralisi, di danni ai nervi causati dal diabete o di altre condizioni che compromettono le contrazioni muscolari dello stomaco. I farmaci possono aiutare ad aumentare l’attività dello stomaco.
Gli esami dello stomaco includono:
Endoscopia superiore (esofagogastroduodenoscopia o EGD): un tubo viene fatto passare attraverso la bocca nell’esofago, nello stomaco e nel duodeno per esaminare visivamente il tessuto. Un test del pH può essere eseguito per valutare i livelli di acido per la GERD. Contemporaneamente, si può fare una biopsia dell’esofago o dello stomaco.
Pasto baritato: si ingerisce una soluzione che reagisce ai raggi X; in seguito si scattano immagini del sistema digerente superiore per cercare problemi quali ulcere o altre condizioni.
Esame del tratto gastrointestinale superiore, tomografia computerizzata (TC) o risonanza magnetica (MRI): sono dei tipi di esami strumentali per visualizzare l’interno del corpo.
Studio sullo svuotamento gastrico che valuta la durata del passaggio del cibo attraverso lo stomaco.
Test H. pylori: un esame del sangue o delle feci che può indicare la presenza di questa infezione.
Intestino
I problemi nell’intestino sono numerosi. Qualsiasi problema che interessa l’intestino può influenzare il movimento del chimo, rendendolo troppo rapido o troppo lento. I problemi intestinali comuni sono:
- Sanguinamento (emorragia): può essere lento o a fiotti
- Cancro o tumore
- Celiachia: reazione al glutine (una proteina) che crea problemi di assorbimento nell’intestino tenue
- Colite: infiammazione dell’intestino
- Stipsi: feci secche
- Diarrea: feci acquose
- Diverticolosi o diverticolite: aree deboli della parete intestinale che possono infiammarsi o infettarsi.
- Malattia infiammatoria intestinale/Sindrome dell’intestino irritabile (IBS): morbo di Crohn o colite ulcerosa
- Ostruzione intestinale: blocco, attorcigliamento o malfunzionamento in una parte o in entrambi gli intestini
- Intussuscezione: l’intestino tenue collassa su sé stesso, soprattutto nei bambini
- Polipi: escrescenze nell’intestino
- Salmonellosi/Shigellosi/Diarrea del viaggiatore: infezioni batteriche
- Influenza intestinale (enterite): da virus, batteri o parassiti
Molti trattamenti per l’intestino consistono nell’uso di farmaci da banco e su ricetta medica per accelerare o rallentare l’intestino. Gli antibiotici vengono somministrati per le infezioni. Il trattamento delle condizioni intestinali dipende dall’entità del problema. Spesso i trattamenti vengono eseguiti durante una colonscopia o mediante un intervento chirurgico. Le valutazioni dell’intestino includono:
La colonscopia è un test comune dell’intestino. Un tubo viene inserito nel retto. L’intero colon può essere ispezionato visivamente. Si possono fare delle biopsie. I polipi e i piccoli tumori possono essere rimossi. Si possono scattare immagini a raggi X. Se viene visualizzato solo il colon inferiore, il test viene chiamato sigmoidoscopia. Prima della colonscopia, viene eseguita un’ampia preparazione o pulizia dell’intestino. Gli individui con lesione del midollo spinale possono essere ricoverati in ospedale per la preparazione intestinale. Verificare la copertura dell’assicurazione sanitaria.
L’analisi del sangue occulto nelle feci viene fatto su una piccola traccia di feci.
Retto
Diversi problemi possono verificarsi dentro e intorno al retto poiché questa è l’ultima sezione del tubo digerente all’interno del corpo.
- Ascesso: una raccolta di pus in corrispondenza o intorno all’apertura rettale
- Sanguinamento: il sanguinamento rettale può provenire da qualsiasi punto più in alto nel tratto digestivo o nel retto
- Cancro
- Emorroidi: vene ingrossate all’interno del retto o nell’apertura rettale
- Ragadi e fistole: le ragadi sono crepe nella membrana intestinale, le fistole sono tragitti patologici dall’intestino ad altre parti dell’intestino o ad altri organi del corpo
- Malattia pilonidale: è un’area aperta nella pelle nella parte superiore della piega interglutea.
- Prolasso rettale: il retto interno sporge dall’ano
La valutazione e il trattamento dei problemi rettali sono effettuati attraverso un esame obiettivo con l’osservazione del retto, un esame digitale, un’anoscopia o una sigmoidoscopia. Il trattamento può includere antibiotici per le infezioni, cure mediche o un intervento chirurgico. Si raccomanda che le persone con problemi neurologici che richiedono un trattamento avanzato per le emorroidi ricevano delle procedure conservative piuttosto che l’escissione chirurgica.
Ricerca
Una migliore comprensione di come funziona il sistema digestivo, in particolare dei problemi relativi ai nervi dell’intestino, è oggetto di ricerche approfondite. Ciò include la funzione intestinale, la funzione del sistema nervoso, le risposte ai farmaci e il miglioramento delle procedure di gestione intestinale. La qualità della vita dovuta alle alterazioni della funzione intestinale spinge molti di questi studi a migliorare la vita degli individui con un intestino neurologico.
La ricerca ha migliorato la cura per le persone con lesioni neurologiche. Se i muscoli vengono stimolati con dei dispositivi elettromedicali, questi vengono utilizzati per migliorare la funzione e il recupero. Questo trattamento viene utilizzato per le persone con una lesione riflessa (UMN). Per gli individui con una lesione areflessica (LMN), la stimolazione elettrica funzionale può essere utilizzata nella zona di transizione per rafforzare i muscoli, il che si traduce in un aumento della funzione e nella stimolazione dei nervi periferici, in particolare per il controllo della vescica e dell’intestino e per la funzione sessuale negli uomini.
L’impianto di dispositivi elettrici funzionali è attualmente un’opzione disponibile in un contesto di ricerca ma presto sarà disponibile al pubblico in generale. La possibilità di avvalersi di questo tipo di trattamento diventerà più comune perché i progressi stanno avanzando rapidamente. Questo offrirà enormi opportunità per la riduzione delle complicanze secondarie della lesione del midollo spinale, nonché per migliorare la funzione e persino per il recupero. Ciò include la lesione riflessa (UMN) e areflessica (LMN). È significativo che siano disponibili procedure di reindirizzamento dei nervi ai nervi periferici per migliorare la funzione ed evitare complicazioni.
Sono in corso numerosi studi per comprendere meglio i neurotrasmettitori, in particolare il glutammato e l’acetilcolina; studi su ciò che consente al tessuto nervoso trapiantato o alle cellule staminali di rimanere nell’area del danno neurologico; nonché studi specifici sulla malattia. Questo è un momento in cui si stanno facendo dei grandi passi avanti nella ricerca e nel trattamento neurologico. Non così rapidamente come tutti vorremmo, ma dal punto di vista scientifico è un grande balzo in avanti.
I ricercatori sono particolarmente interessati a comprendere lo sviluppo fetale e lo sviluppo precoce per essere in grado di imbrigliare la crescita rapida del sistema nervoso nelle opzioni di trattamento. Questo è un altro modo in cui la scienza sta cercando di migliorare la vita delle persone con problemi neurologici.
Fatti e cifre
Il numero di individui con una disfunzione intestinale neurologica è sconosciuto in quanto non esiste un archivio centrale di raccolta dei dati. Le stime sulla popolazione complessiva sono comprese tra l’1% e il 25% a seconda delle definizioni e dei termini utilizzati.
Le stime dell’intestino neurologico suddivise per malattia o lesione variano in base alla fonte. In molte delle diagnosi comuni non viene segnalata una prevalenza dell’intestino neurologico. In media nelle diagnosi, le segnalazioni di intestino neurologico sono:
- Ictus 15%
- Lesione del midollo spinale 80%
- Sclerosi multipla 60%
- Mielomeningocele 68%
- Morbo di Parkinson 47-75%
I sintomi dell’intestino neurologico dopo una lesione del midollo spinale riferiti comunemente includono:
- Stipsi 32-56%
- Incontinenza intestinale 27-86%
- Necessità di stimolazione digitale 66%
- Evacuazione manuale 66%
- Distensione e disagio addominale dal 22% al 33%
- Emorroidi dal 31% al 36%
- Tempo medio per ogni defecazione: più di 30 minuti, 25%; più di un’ora, 9%
Preservare l’intestino
Strumenti adattivi per l’indipendenza: dispositivi per la gestione dell’intestino
La cura dell’intestino è una questione molto personale! Questo video mostra l’utilizzo delle apparecchiature adattive per eseguire le proprie cure intestinali da parte di una persona con una lesione del midollo spinale al livello C7. Questi prodotti si possono trovare online o con l’aiuto di un ergoterapista.
Questo video, creato dalla Fondazione Christopher & Dana Reeve e dal Craig Hospital, mette in evidenza gli strumenti funzionali o le attrezzature adattive disponibili per le persone con una debolezza manuale che vorrebbero acquisire una maggiore indipendenza nelle attività quotidiane.
Risorse
Per ulteriori informazioni sulla gestione dell’intestino o per domande specifiche, i nostri consulenti specializzati sono disponibili dal lunedì al venerdì al numero verde +1-800-539-7309 (solo negli USA) o al +1-973-379-2690 (numero internazionale) dalle 7:00 alle 24:00 EST (fuso orario orientale USA).
Si suggerisce di contattare i gruppi e le organizzazioni di sostegno, comprese le associazioni che offrono notizie, ricerca, risorse, la rete nazionale di gruppi di sostegno, le cliniche e gli ospedali specializzati.

