Sindrome post-polio (PPS)
Che cos’è la sindrome post-polio?
La poliomielite è un’epidemia che si è diffusa negli Stati Uniti nel corso degli anni ’40 e ’50. Oggi negli Stati Uniti la poliomielite viene contratta raramente grazie a un vaccino antipolio sviluppato nel 1955 da Jonas Salk e al vaccino orale del 1962 di Albert Sabin. Le persone vaccinate non ospitano più il virus, il che lo rende incapace di replicarsi e diffondersi. Il virus della poliomielite è ancora attivo in alcune aree del mondo. Anche il miglioramento delle misure igienico-sanitarie ha contribuito al controllo di questa malattia.
La poliomielite, o polio, è un virus contagioso. Si diffonde attraverso le goccioline respiratorie e i rifiuti solidi del corpo. La maggior parte delle persone con una poliomielite avranno dei sintomi simili all’influenza. In rari casi, la poliomielite colpisce i motoneuroni (i nervi che controllano i movimenti) specialmente nel midollo spinale. Può verificarsi una sensazione di formicolio (parestesia), un’infezione nella copertura del cervello e del midollo spinale (meningite) o una debolezza nei muscoli del corpo (paralisi). La poliomielite colpisce i nervi motori. Questo può portare ad una paralisi in qualsiasi parte del corpo, con una diminuzione del movimento nelle braccia e nelle gambe, e in particolare nei muscoli che controllano la respirazione.
Alcuni individui sono sopravvissuti all’epidemia di poliomielite. Le persone che hanno subito danni ai motoneuroni potrebbero avere dei deficit di movimento residui. Per compensare la perdita di movimento, le fibre nervose interessate sviluppano nuovi terminali nervosi (dendriti) che si collegano con altre fibre muscolari circostanti. Ne risulta un recupero funzionale del movimento. Questo processo è una rappresentazione della neuroplasticità o capacità del sistema nervoso di riprendersi, sviluppando “gemme” nervose per migliorare la forza delle fibre nervose e dei muscoli colpiti dalla poliomielite. Dopo l’episodio iniziale di poliomielite, la guarigione può essere parziale.
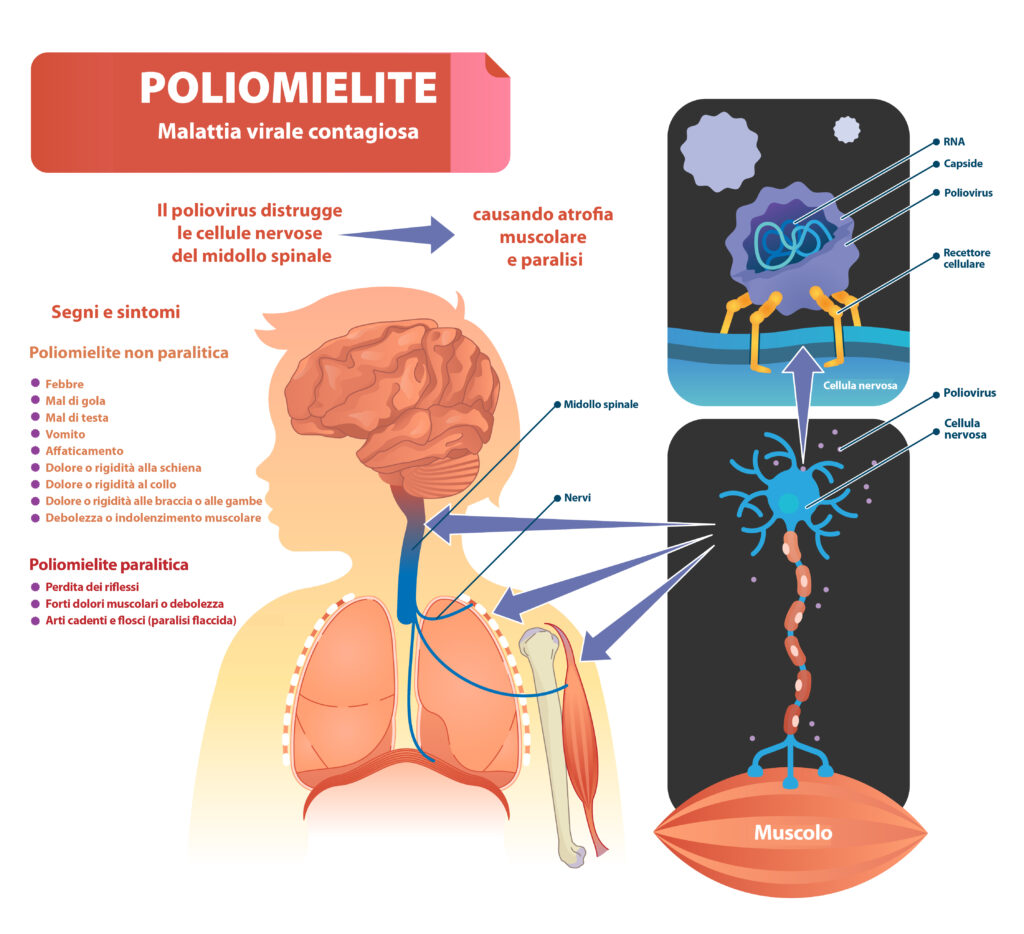
Nel tempo, alcune persone contagiate dalla poliomielite che aveva colpito i motoneuroni, possono sviluppare nuovamente dolore muscolare, debolezza o paralisi da 10 a 40 anni dopo l’episodio originale. Questa è la sindrome post-polio (PPS). Anni dopo, questi motoneuroni soggetti ad un uso eccessivo diventano incapaci di stare al passo con le richieste di movimento, il che si traduce in un lento deterioramento. Potrebbero esserci ulteriori miglioramenti, ma pian piano i terminali nervosi non funzionano correttamente e non si riprendono più. Possono verificarsi debolezza e una paralisi progressiva.
È importante sapere che solo un numero esiguo di persone sviluppa la sindrome post-polio. Quelle che sono sopravvissute alla poliomielite senza coinvolgimento dei motoneuroni non sviluppano la PPS. La sindrome post-polio non è contagiosa. Non è una riattivazione del virus ma piuttosto un deterioramento dei nervi sostitutivi o supplementari.
Sintomi e fattori di rischio della sindrome post-polio
La sindrome post-polio tende a svilupparsi lentamente con periodi alternati di stabilità seguiti da sintomi crescenti. Lo sviluppo della PPS avviene con il passare del tempo.
La PPS si verifica in individui che in passato avevano avuto una poliomielite che aveva coinvolto i motoneuroni. In genere non è pericolosa per la vita, a meno che non sia colpita la respirazione e questa non venga trattata. La differenza tra una persona e un’altra è data dalla portata delle funzionalità interessate. In alcuni casi, la PPS sarà lieve e richiederà adattamenti minori, mentre in altri sorgeranno dei problemi più gravi che richiederanno cambiamenti nello stile di vita.
I sintomi includono alcuni o tutti questi fattori:
- debolezza progressiva nei muscoli e nelle articolazioni
- dolore ai muscoli e alle articolazioni
- affaticamento e sfinimento di corpo/mente in seguito a un’attività minima
- perdita di appetito
- febbre
- atrofia (deperimento) muscolare
- deformazioni ossee come la scoliosi (curvatura della colonna vertebrale)
- problemi respiratori
- disturbi del sonno, insonnia, apnea notturna
- problemi di deglutizione
- intolleranza al freddo, occasionalmente intolleranza al caldo
Fattori di rischio della sindrome post-polio
Tra i fattori di rischio della PPS figura una maggiore incidenza per quegli individui che avevano avuto un decorso iniziale grave della poliomielite con il coinvolgimento dei motoneuroni. Se il recupero della funzione era stato buono o eccellente dopo la poliomielite iniziale, i nervi integrativi saranno stati sottoposti a uno stress maggiore, il che può portare al loro cedimento: la sindrome post-polio. Una poliomielite in età avanzata, da adolescente o adulto, può essere correlata a un rischio maggiore di PPS, perché i nuovi terminali nervosi che “germogliano” si sviluppano più lentamente nell’età adulta. Nei casi di poliomielite con coinvolgimento dei motoneuroni, l’esercizio eccessivo fino all’affaticamento muscolare può essere un fattore scatenante per la PPS.
Complicazioni della sindrome post-polio
I problemi derivanti dalla PPS dipendono dalla posizione della lesione nervosa; cioè, se si trova nel midollo spinale, nel corpo o in entrambi. Le complicazioni sorgono con il progredire della debolezza. Di seguito si riportano alcune delle problematiche principali.
- Cadute: la debolezza muscolare può portare a problemi di equilibrio, a scivolare o a inciampare con l’alluce in un tappeto o gradino. Le cadute possono avere gravi conseguenze come stiramenti muscolari, lividi e fratture delle ossa.
- Difficoltà a deglutire: gli individui con una PPS che influenza l’attività motoria orale, come la masticazione e la deglutizione, possono essere soggetti a problemi nutrizionali e disidratazione. Uno scarso controllo motorio orale può portare alla polmonite se il cibo viene ingerito erroneamente nei polmoni.
- Respirazione: possono insorgere dei problemi a causa della debolezza dei muscoli addominali e del torace. Ciò può ridurre la capacità di tossire con forza per liberare le vie aeree, il che può causare la polmonite. I cambiamenti muscolari possono produrre problemi respiratori come apnee notturne o insufficienza respiratoria cronica.
- Struttura muscolare e scheletrica: i cambiamenti di muscoli forti che si contraggono in opposizione a muscoli più deboli possono provocare alterazioni strutturali ossee che generano difficoltà di posizionamento, disagio, dolore, contratture, problemi con l’igiene. Questi cambiamenti muscolari possono causare problemi respiratori come apnee notturne o insufficienza respiratoria cronica, nonché lesioni da decubito. La scoliosi, un cambiamento nel posizionamento strutturale della colonna vertebrale, influisce sulla capacità del corpo di inspirare profondamente ed efficacemente.
- Intestino e vescica neurologici: problemi con le comunicazioni nervose alterano la capacità di andare in bagno. Si possono stabilire dei programmi per l’intestino e la vescica per mantenere il corpo sano. Questi programmi riducono le complicazioni e mantengono la continenza se si presentano delle difficoltà nell’evacuazione.
- Densità minerale ossea: la degradazione dovuta ad alterazioni scheletriche o all’inattività può creare osteopenia (bassa densità ossea) o osteoporosi (densità ossea estremamente bassa).
- Dispositivi di assistenza: problemi quali tutori e stecche che sfregano sulla pelle o l’uso di stampelle possono causare lesioni da decubito e dolori articolari.
Diagnosticare la sindrome post-polio
Il medico farà un esame obiettivo e un’anamnesi completi. Dovrà differenziare i sintomi da altri problemi neurologici. Gli indizi di una PPS includono una poliomielite in passato che ha colpito specificamente i motoneuroni, seguita da un recupero parziale o completo per un periodo di 10 anni o più.
La storia della PPS include una nuova insorgenza della debolezza muscolare che progredisce lentamente, una diminuzione della resistenza, atrofia muscolare, dolori muscolari e/o articolari e affaticamento. In genere, i sintomi successivi includono problemi di respirazione o deglutizione. L’esordio della PPS è graduale, ma un periodo di inattività dovuto a traumi o interventi chirurgici può far comparire i sintomi all’improvviso. Anche se ci si reca subito dal medico, una diagnosi di PPS in genere non può essere confermata finché i sintomi non sono presenti da almeno un anno.
Il medico porrà domande su altri problemi di salute che potrebbero presentare sintomi simili a quelli della PPS, tra cui problemi con la depressione che influenzano i livelli di attività, o problemi funzionali come dolori articolari dovuti all’uso di tutori o stampelle. Alcuni dei sintomi della PPS sono condizioni mediche autonome, come la disfunzione respiratoria o la scoliosi, e quindi non sono sintomi conclusivi della PPS.
Nell’esame obiettivo del medico è incluso un test muscolare manuale (MMT) in cui viene valutata la forza di ciascuno dei principali gruppi muscolari. Questo viene fatto dal professionista nel suo studio durante una visita normale. Si dovrà spingere o tirare utilizzando i gruppi muscolari in opposizione alla resistenza dell’esaminatore. Si possono usare alcuni strumenti per misurazioni più precise.
L’elettromiografia (EMG) permette di stabilire la perdita di motoneuroni. Questo test viene eseguito su qualsiasi muscolo del corpo utilizzando un sensore o un ago per valutare la conduzione elettrica al muscolo da parte del nervo. Gli studi di conduzione nervosa (NCS) possono essere eseguiti o meno, a seconda delle circostanze individuali.
Con degli esami strumentali come la risonanza magnetica (MRI) e la tomografia computerizzata (TC) della colonna vertebrale si può monitorare la progressione della PPS.
Una biopsia muscolare potrebbe essere eseguita per escludere altre diagnosi.
Non vi sono esami del sangue atti a diagnosticare la PPS.
Non esiste alcun test che permetta di prevedere il rischio di PPS per un sopravvissuto alla poliomielite che ha colpito i nervi motori.
Riabilitazione per la sindrome post-polio
Il trattamento della PPS dipende dai problemi individuali. I programmi di riabilitazione vengono sviluppati per i bisogni specifici dell’individuo, a seconda delle difficoltà che emergono e delle strategie di prevenzione.
Al centro delle strategie riabilitative per le persone con la sindrome post-polio vi sono le misure per risparmiare le energie. Ciò può richiedere alcuni cambiamenti nello stile di vita. Potrebbe essere necessario organizzare dei periodi di riposo nella giornata per assicurarsi di non sovraccaricare i muscoli. Si potrebbero utilizzare delle attrezzature adattive per la mobilità. È possibile che la persona riesca a camminare per una certa distanza, ma quando lo fa si stanca. L’uso di attrezzature adattive come una sedia a rotelle potrebbe rendere la giornata più funzionale se ci si stanca a camminare. L’obiettivo è di non affaticare i muscoli fino al punto di creare ulteriori danni ai nervi. Si deve mantenere un peso adeguato per ridurre il carico di lavoro.
Evitare le cadute indossando scarpe adeguate, togliendo gli oggetti in disordine soprattutto sul pavimento, usando i corrimano sulle scale, rimuovendo i tappetini, evitando passerelle scivolose o ghiacciate. Se necessario per la sicurezza, vanno usati ausili per la mobilità.
L’esercizio fisico è fondamentale per la salute, ma uno sforzo eccessivo porta ad un aumento dell’affaticamento muscolare. Si possono fare degli esercizi meno faticosi per mantenere i muscoli funzionali senza sovraffaticarli. Il nuoto leggero è un buon esercizio per tutto il corpo. Gli esercizi cardiopolmonari sono preferibili ad esercizi faticosi di rafforzamento muscolare. Si dovrebbe sviluppare un piano di esercizi che eviti dolore, affaticamento e debolezza. Il programma di esercizi dovrebbe essere adattato alle esigenze della persona in modo da includere i muscoli da rafforzare, i muscoli per cui si devono evitare gli sforzi, e la frequenza del programma stesso.
Rafforzare le capacità motorie orali è un’attività utile. Piegare il mento durante la deglutizione può essere utile per evitare il soffocamento. Si possono fare degli esercizi al fine di rafforzare i muscoli orali per parlare, mangiare e deglutire. In questo modo si possono aumentare le capacità comunicative e proteggere le vie aeree quando si mangia.
La respirazione è un’attività critica. La riduzione della ventilazione colpisce il corpo causando affaticamento e diminuendo la lucidità mentale. Se sussiste questo problema, si dovrebbero usare dei dispositivi contro l’apnea notturna, il che serve anche ad evitare complicazioni cardiache. Si può trovare un sistema di ventilazione meccanica da usare continuamente o nei periodi di riposo. Sono disponibili parecchi dispositivi di ventilazione meccanica. Alcuni richiedono l’intubazione, ma molti altri no. Il team sanitario può trovare il tipo di dispositivo adatto alle esigenze personali. È necessario smettere di fumare per mantenere i polmoni sani. Le infezioni respiratorie vanno segnalate tempestivamente in modo da iniziare rapidamente il trattamento. Ci si deve tenere al passo con i vaccini contro l’influenza e la polmonite.
Il controllo del dolore mediante analgesici o farmaci per il dolore ai nervi può risultare utile. Per alcuni, è stato utile l’uso di farmaci antinfiammatori. Se il dolore ai nervi è un problema, Gabapentin (Neurontin) e Pregabalin (Lyrica), nonché farmaci antiepilettici e antidepressivi a basse dosi, possono essere utili.
La temperatura corporea è influenzata dalla PPS. Si raccomanda di stare al caldo mantenendo confortevole la temperatura ambientale, e di vestirsi a strati; per l’idrokinesiterapia, utilizzare una piscina riscaldata. Mantenere una temperatura confortevole nei mesi estivi, ma evitare di esagerare con l’aria condizionata per prevenire intolleranze al freddo.
Questi sono i professionisti che saranno coinvolti nelle cure:
Il medico di base si prenderà cura delle esigenze quotidiane. Guiderà la persona nella cura dei problemi sanitari generali.
Lo specialista neuromuscolare è un neurologo appositamente formato che assumerà un ruolo guida per quanto concerne i problemi della PPS. Questa persona seguirà i progressi del paziente allo scopo di fornire i migliori trattamenti per la PPS.
Uno pneumologo può aiutare nella valutazione della capacità respiratoria e delle attrezzature che potrebbero essere necessarie.
I fisioterapisti forniranno una terapia per aumentare delicatamente la forza e l’equilibrio. Possono aiutare fornendo i principi che permettono di risparmiare le energie. Se necessario, il fisioterapista può aiutare nella selezione degli ausili per la mobilità.
Gli ergoterapisti forniranno assistenza sugli adattamenti richiesti per aumentare la funzione nella vita quotidiana, sia attraverso un processo di rafforzamento delicato sia con attrezzature adattive. Possono aiutare fornendo tecniche per risparmiare le energie.
I logopedisti possono aiutare a migliorare la funzione motoria orale e la chiarezza del linguaggio, se questo rappresenta un problema. Aiutano le persone ad imparare come mantenere libere le vie aeree.
I terapisti della respirazione aiutano gli individui a rafforzare la capacità respiratoria e ad imparare a usare l’attrezzatura corretta, se ci sono problemi di respirazione.
Uno psicologo, un consulente o un assistente sociale può assistere nell’adattamento alle malattie croniche. Può fornire le competenze per affrontare i problemi man mano che si presentano e offrire strategie per affrontare le sfide prima che si verifichino.
Gli infermieri specializzati in riabilitazione possono aiutare a comprendere i sintomi, i trattamenti, i farmaci e la gestione delle cure personali come i programmi per l’intestino e la vescica, se necessario. Aiutano anche a trasferire nella vita concreta le informazioni di altri specialisti.
Gli Insurance Case Manager sono professionisti che assistono le persone con le compagnie assicurative sanitarie per sostenere la riabilitazione.
Prevenire la sindrome post-polio
La sindrome post-polio si sviluppa in individui sopravvissuti ad una poliomielite che aveva colpito i nervi motori. Non esiste un vaccino o altro farmaco in grado di prevenire la sindrome post-polio, né esiste un modo di prevedere chi la svilupperà. I fattori di rischio rappresentano un indice di questa possibilità, non sono indicatori diretti dello sviluppo di tale sindrome.
Un sopravvissuto a una poliomielite che aveva colpito i motoneuroni (quelli del movimento e della respirazione) può implementare tecniche per risparmiare le energie ed esercizi conservativi che potrebbero rallentare l’insorgenza della PPS. Queste attività di prevenzione non sono strategie comprovate, perché nessuno sa chi svilupperà la PPS e chi no.
La migliore prevenzione per la PPS è evitare di contrarre la poliomielite. Questo può essere fatto facendo il vaccino contro la poliomielite. Ci sono due tipi di vaccino che vengono somministrati ai bambini. Uno è il vaccino contro il poliovirus orale (OPV) che viene somministrato in tutto il mondo. Negli Stati Uniti, dal 2000, è stata somministrata solo la serie di vaccini contro il poliovirus inattivato (IPC). I vaccini contro la poliomielite preparano il corpo a combattere il poliovirus in caso di infezione. Forniscono una protezione del 99% se si completa l’intera serie di vaccinazioni.
Ricerca sulla sindrome post-polio
Il numero di studi sulla sindrome post-polio è elevato. Inizialmente, gli scienziati hanno cercato di esaminare la fonte e le cause della PPS, in particolare dei motoneuroni, compresa la giunzione neuronale ai muscoli. Si continua a perseguire la comprensione della fonte della PPS. Sono in corso anche studi immunologici sugli esiti della poliomielite per quanto concerne l’infiammazione come risposta immunitaria.
Le conseguenze della PPS, come l’affaticamento, sono oggetto di ricerca per comprenderne le cause e sviluppare trattamenti che aiuteranno a migliorare la qualità della vita e la funzione.
Sono stati eseguiti studi preliminari su vari trattamenti presso i National Institutes of Health (Istituti Nazionali della salute). Per studi preliminari si intendono studi iniziali con un numero di partecipanti limitato. I risultati non sono ancora stati dimostrati per l’uso generale. Gli studi preliminari sono elencati di seguito con i relativi risultati. Saranno condotte ulteriori ricerche.
| Farmaco | Risultato |
|---|---|
| Prednisone | Alcuni individui hanno notato un miglioramento, ma questi risultati non erano significativi (alquanto casuali) |
| Immunoglobuline per via endovenosa | Possono ridurre il dolore e migliorare la qualità della vita |
| Lamotrigina (un farmaco anticonvulsivante) | Forse è efficace nel trattamento della fatica, ma si deve condurre uno studio più ampio; le evidenze non sono conclusive. |
Fatti sulla sindrome post-polio
La sindrome post-polio non è contagiosa. Non è causata da un virus. È il risultato di nervi precedentemente danneggiati dall’evento iniziale della poliomielite.
Oltre 12 milioni di persone, in tutto il mondo, sono state colpite dalla poliomielite, come riferito dal CDC.
Non esiste un ente centrale per la segnalazione della sindrome post-polio, ma si stima che 300.000 individui siano sopravvissuti alla poliomielite negli Stati Uniti e presentino dei sintomi da lievi a gravi.
Dei 300.000 sopravvissuti alla poliomielite, si stima che il 25-50 per cento potrebbe sviluppare una qualche forma di sintomi post-polio.
Sembra che gli individui i cui motoneuroni sono stati colpiti gravemente dalla poliomielite abbiano maggiori probabilità di sviluppare la sindrome post-polio.
Risorse
Per ulteriori informazioni sulla sindrome post-polio o per domande specifiche, i nostri consulenti specializzati sono disponibili dal lunedì al venerdì al numero verde +1-800-539-7309 (solo negli USA) o al +1-973-379-2690 (numero internazionale) dalle 7:00 alle 24:00 EST (fuso orario orientale USA).
Si suggerisce di contattare i gruppi e le organizzazioni di sostegno per la sindrome post-polio, comprese le associazioni che offrono notizie, supporto alla ricerca e risorse, la rete nazionale di gruppi di sostegno, le cliniche e gli ospedali specializzati.

